
Articolo rivisto da: Dr. Sturz Ciprian, Dr. Tîlvescu Cătălin e Dr. Alina Vasile
Articolo aggiornato il: 22-05-2025
Sclerosi multipla - cause, sintomi, diagnosi e trattamento
- Tipi e forme cliniche della sclerosi multipla
- Cause e fattori di rischio nella sclerosi multipla
- Come si innesca la sclerosi multipla
- Sintomi della sclerosi multipla
- Diagnosi della sclerosi multipla
- Trattamento della sclerosi multipla
- Terapia adiuvante e riabilitazione dei sintomi nella sclerosi multipla
- Vantaggi della terapia iperbarica per i pazienti con sclerosi multipla
- Impatto sulla vita del paziente
- Prospettive per i pazienti con sclerosi multipla
La sclerosi multipla (SM) è una malattia neurologica autoimmune in cui il sistema immunitario attacca erroneamente la guaina protettiva dei nervi del cervello e del midollo spinale. Questo interrompe la comunicazione tra cervello e resto del corpo, causando sintomi vari come disturbi della vista, debolezza muscolare e difficoltà di coordinazione.
Circa 2,8 milioni di persone nel mondo convivono con la sclerosi multipla, che colpisce soprattutto gli adulti giovani, tra i 20 e i 40 anni, e più spesso le donne rispetto agli uomini. In Romania, secondo i dati degli ultimi anni, ci sono circa 8.000-9.000 pazienti con diagnosi di SM (circa 1 persona su 2.500). Sebbene non esista ancora una cura definitiva, oggi sono disponibili terapie efficaci che rallentano la progressione della malattia e migliorano in modo significativo la qualità della vita.
Negli ultimi decenni, la ricerca ha portato a progressi rilevanti: oggi, con un trattamento precoce e adeguato, molti pazienti con sclerosi multipla possono condurre una vita attiva e quasi normale, con un'aspettativa di vita solo lievemente ridotta rispetto alla popolazione generale.
Tipi e forme cliniche della sclerosi multipla
La sclerosi multipla (SM) si presenta in quattro principali forme cliniche, definite dall'andamento della malattia e dalla progressione dei sintomi. Queste forme sono riconosciute dalle linee guida internazionali, inclusi il Consiglio Internazionale per la Ricerca Clinica nella Sclerosi Multipla e la National Multiple Sclerosis Society degli Stati Uniti.
1. Sindrome clinicamente isolata (CIS)
È una forma iniziale di sclerosi multipla, caratterizzata da un primo episodio di sintomi neurologici, come vista offuscata, vertigini, formicolii o debolezza muscolare, che dura almeno 24 ore. Non tutti i pazienti con CIS sviluppano la sclerosi multipla, ma alcuni possono farlo, soprattutto se alla risonanza magnetica compaiono lesioni nel cervello o nel midollo spinale.
Secondo la National Multiple Sclerosis Society, il rischio di sviluppare la SM è di circa il 60-80% se la RMN mostra lesioni, ma scende a circa il 20% se la RMN è normale.
2. Sclerosi multipla recidivante-remittente (SMRR)
È la forma più comune di sclerosi multipla e riguarda circa l'85% delle persone alla diagnosi iniziale. La malattia evolve con episodi (ricadute) in cui i sintomi peggiorano o ne compaiono di nuovi, seguiti da periodi di remissione in cui lo stato del paziente migliora significativamente o anche completamente.
Senza trattamento, il 50% dei pazienti progredisce verso la forma secondariamente progressiva (SMSP) in 10-15 anni. Con le terapie moderne (es. interferone-beta, natalizumab), il tasso di conversione scende al 20-30%.
3. Sclerosi multipla secondariamente progressiva (SMSP)
Questa forma compare di solito nei pazienti che hanno avuto per anni la forma recidivante-remittente. Nella SMSP i sintomi iniziano a peggiorare gradualmente anche in assenza di ricadute. La deambulazione può diventare più difficile, la fatica più intensa e possono comparire o accentuarsi alcuni disturbi cognitivi.
Prima dell'introduzione delle terapie moderne, circa la metà dei pazienti con SMRR non trattata arrivava a questa forma in 10 anni. Oggi, grazie ai farmaci che modificano il decorso della malattia, questa transizione può essere ritardata in modo significativo o persino prevenuta.
4. Sclerosi multipla primariamente progressiva (SMPP)
Colpisce circa il 10-15% dei pazienti con sclerosi multipla e si manifesta con un peggioramento costante dei sintomi fin dall'esordio, senza fasi nette di ricaduta e remissione. Per esempio, il paziente può notare che camminare o mantenere l'equilibrio diventa progressivamente più difficile.
Questa forma compare in genere dopo i 40 anni e colpisce in misura simile uomini e donne. La buona notizia è che, dal 2017, sono disponibili trattamenti approvati, come l'ocrelizumab, che possono rallentare la progressione della malattia.
5. Sclerosi multipla benigna: esiste davvero?
Il termine "SM benigna" viene talvolta usato per descrivere pazienti che, dopo molti anni, presentano pochi sintomi e una disabilità minima. Tuttavia, i medici sottolineano che anche in questi casi possono esserci modifiche cerebrali non immediatamente percepibili, ma in progressione silenziosa. Per questo, anche con sintomi lievi, è importante eseguire controlli regolari e indagini di imaging.
Riconoscere il tipo di SM è fondamentale per la prognosi e per la strategia terapeutica. La SMRR risponde meglio alle terapie immunomodulanti, mentre SMPP e SMSP richiedono approcci più aggressivi, come ocrelizumab o trapianto di cellule staminali.

Cause e fattori di rischio nella sclerosi multipla
La sclerosi multipla (SM) è una malattia cronica autoimmune del sistema nervoso centrale in cui il sistema immunitario attacca la mielina, il rivestimento che protegge le fibre nervose. Questo processo porta alla comparsa di lesioni che compromettono la trasmissione degli impulsi nervosi. La causa esatta non è ancora nota, ma gli scienziati concordano sul fatto che la SM derivi da una complessa interazione tra predisposizione genetica e fattori ambientali. Ecco i principali fattori noti finora:
1. Infezione da virus Epstein-Barr (EBV)
L'EBV è un virus molto diffuso, responsabile della mononucleosi infettiva. Uno studio pubblicato da Harvard ha dimostrato che il rischio di sviluppare SM è 32 volte più alto nelle persone che hanno avuto un'infezione da EBV. Inoltre, i ricercatori hanno identificato il meccanismo per cui gli anticorpi contro il virus riconoscono erroneamente una proteina cerebrale chiamata GlialCAM, innescando una reazione autoimmune (mimetismo molecolare).
2. Predisposizione genetica
Sebbene la SM non sia una malattia ereditaria in senso stretto, esiste una componente genetica importante. Oltre 200 varianti genetiche sono state associate a un rischio aumentato, la più nota è HLA-DRB1*15:01. Secondo uno studio, questi geni influenzano soprattutto il funzionamento del sistema immunitario. Chi ha un parente di primo grado con SM ha un rischio del 2-5%, mentre nei gemelli monozigoti il rischio sale al 20-30%. Tuttavia, questi geni da soli non causano la malattia: servono anche fattori ambientali scatenanti.
3. Carenza di vitamina D
La vitamina D è essenziale per il corretto funzionamento del sistema immunitario. Le persone che vivono in aree con poca esposizione solare, come le regioni nordiche, hanno un rischio maggiore di sviluppare SM. Una meta-analisi pubblicata nel 2024 su PubMed ha mostrato che bassi livelli di vitamina D aumentano il rischio del 54%. L'integrazione di vitamina D e un'esposizione moderata al sole sono strategie consigliate per ridurre il rischio, soprattutto nelle famiglie con storia di sclerosi multipla.
4. Fumo
Il fumo è un importante fattore di rischio che influenza sia l'insorgenza sia l'evoluzione della malattia. Gli studi mostrano che i fumatori sviluppano forme più aggressive di SM e una progressione più rapida della disabilità, in media 3,7 anni prima rispetto ai non fumatori, secondo uno studio pubblicato nel 2020. Smettere di fumare può ridurre in modo significativo questo rischio e rallentare il decorso.
5. Obesità in adolescenza
Un altro fattore di rischio è l'obesità precoce. Questa altera l'equilibrio immunitario e riduce la biodisponibilità della vitamina D, che viene immagazzinata nel tessuto adiposo. Uno studio pubblicato su PMC (2019) mostra che gli adolescenti obesi hanno un rischio doppio di sviluppare SM rispetto ai coetanei con peso normale. Per questo è importante mantenere un peso corporeo sano fin dall'infanzia.
6. Altri fattori studiati
- Sesso biologico: le donne sono colpite da sclerosi multipla 2-3 volte più spesso degli uomini, soprattutto nelle forme recidivanti-remittenti. Gli estrogeni possono influenzare l'immunità, spiegando in parte questa differenza.
- Esposizione professionale a solventi organici: alcune sostanze tossiche usate in specifici settori possono aumentare il rischio di SM, anche se il legame esatto è ancora oggetto di studio.
- Microbioma intestinale: è in studio anche il ruolo dei batteri intestinali nella regolazione immunitaria. Gli squilibri della flora intestinale possono contribuire allo sviluppo di malattie autoimmuni.
La sclerosi multipla è una malattia multifattoriale. Non esiste un'unica causa, ma comprendere i fattori di rischio aiuta sia ad adottare misure preventive (ad esempio evitare il fumo e mantenere livelli adeguati di vitamina D), sia a sviluppare nuove strategie terapeutiche (come un eventuale vaccino anti-EBV). È importante ricordare che molte persone con fattori di rischio non svilupperanno mai la malattia, mentre altre senza fattori evidenti possono svilupparla: un segno della complessità dei meccanismi coinvolti.
Come si innesca la sclerosi multipla
Nella sclerosi multipla (SM), il sistema immunitario, che normalmente protegge l'organismo dalle infezioni, attacca erroneamente componenti del sistema nervoso centrale (SNC). Il bersaglio principale di questo attacco autoimmune è la mielina, sostanza lipidica che riveste e isola le fibre nervose (assoni), facilitando la trasmissione rapida degli impulsi elettrici lungo i nervi. Il danno alla mielina altera la comunicazione tra cervello e resto del corpo, causando diversi sintomi neurologici.
Il processo centrale nella SM è la demielinizzazione infiammatoria: le cellule immunitarie, in particolare i linfociti T autoreattivi e i linfociti B produttori di anticorpi, entrano nel SNC e attaccano le guaina mieliniche dei neuroni. Questo provoca infiammazione e distruzione della mielina, lasciando aree di tessuto cicatriziale, da cui il nome "sclerosi multipla". Alla risonanza magnetica (RMN), queste aree appaiono come lesioni o "placche". La localizzazione può essere variabile, ma è frequente intorno ai ventricoli cerebrali, ai nervi ottici, al tronco encefalico e al midollo cervicale.
Oltre alla distruzione della mielina, nella sclerosi multipla può essere danneggiato anche l'assone. Nelle fasi iniziali, la demielinizzazione può essere in parte reversibile: gli oligodendrociti possono riparare alcune guaine e l'infiammazione può ridursi, consentendo un recupero funzionale. Tuttavia, infiammazioni ripetute possono portare a perdita assonale irreversibile. Con il tempo, soprattutto nelle forme progressive, si accumula una componente neurodegenerativa cronica: le fibre demielinizzate diventano disfunzionali e si atrofizzano, e il cervello può andare incontro a riduzione di volume (atrofia cerebrale).
Dal punto di vista immunologico, la SM è considerata una malattia immunomediata, molto probabilmente autoimmune. Sebbene l'antigene esatto non sia stato identificato con certezza, si sospetta che alcune proteine della mielina vengano "scambiate" dal sistema immunitario per agenti estranei. Un possibile scenario è il mimetismo molecolare: ad esempio, un'infezione virale (come EBV) innesca una risposta immunitaria e alcuni componenti virali somigliano alle proteine della mielina, generando una reazione autoimmune crociata.
Un aspetto interessante osservato di recente nelle lesioni di SM è la presenza di un ambiente di "ipossia virtuale": anche con circolazione sanguigna normale, l'infiammazione intensa crea localmente una condizione di carenza di ossigeno nei tessuti, con ulteriore danno a oligodendrociti e neuroni. Questa osservazione ha portato a ipotesi sull'utilizzo dell'ossigenazione iperbarica e a studi su modelli animali, dove la supplementazione di ossigeno ha mostrato una riduzione delle lesioni demielinizzanti.
In sintesi, nella sclerosi multipla si instaura un circolo vizioso tra infiammazione autoimmune e degenerazione neuronale. La fase infiammatoria prevale nei primi anni, soprattutto nelle forme recidivanti-remittenti. La fase neurodegenerativa diventa più evidente negli stadi avanzati e nelle forme progressive, contribuendo al peggioramento della disabilità. Le attuali terapie modificanti la malattia colpiscono soprattutto l'infiammazione, cercando di ridurre frequenza e intensità degli attacchi autoimmuni. Un obiettivo chiave della ricerca futura è trovare metodi per stimolare la remielinizzazione e proteggere i neuroni, così da contrastare anche la componente neurodegenerativa.

Sintomi della sclerosi multipla
Le manifestazioni cliniche della sclerosi multipla sono estremamente variabili, perché la malattia può colpire qualsiasi area del cervello o del midollo spinale. I sintomi possono comparire improvvisamente durante le ricadute e migliorare parzialmente o completamente nelle fasi di remissione, ma talvolta evolvono in modo progressivo. Ogni persona con SM può presentare un quadro unico, anche se esistono manifestazioni frequenti supportate dalla letteratura medica.
Stanchezza cronica (fatigabilità)
La stanchezza severa è uno dei sintomi più comuni e invalidanti della sclerosi multipla e colpisce la maggior parte dei pazienti nel corso della malattia. È descritta come un esaurimento fisico e mentale sproporzionato rispetto allo sforzo, con forte impatto sulle attività quotidiane e sulla qualità della vita. La fatigabilità ha cause multifattoriali, tra cui infiammazione centrale, disturbi del sonno, depressione ed effetti avversi dei trattamenti. Gli studi indicano che oltre il 65% delle persone con SM soffre di affaticamento e, per il 15-40%, questo è il sintomo più invalidante. I fattori associati al peggioramento includono forme progressive di SM, depressione, dolore cronico e comorbidità come disturbi del sonno o emicrania. La gestione prevede identificazione delle cause associate, adattamento delle attività quotidiane e, in alcuni casi, terapia farmacologica.
Disturbi visivi
I problemi visivi sono frequenti e spesso rappresentano il sintomo d'esordio della SM. La neurite ottica, cioè l'infiammazione del nervo ottico, si manifesta con visione offuscata a un occhio, ridotta percezione dei colori (soprattutto del rosso) e dolore oculare ai movimenti. In genere questi sintomi migliorano spontaneamente, ma possono persistere lievi deficit dell'acuità visiva. Altre manifestazioni sono visione doppia (diplopia), nistagmo (movimenti involontari degli occhi) e difficoltà di fissazione. Un segno tipico è il fenomeno di Uhthoff, in cui i sintomi visivi peggiorano temporaneamente con l'aumento della temperatura corporea.
Debolezza muscolare e difficoltà nella deambulazione
Il coinvolgimento delle vie motorie può causare debolezza muscolare, spesso unilaterale o prevalente su un lato del corpo, con impatto su deambulazione e coordinazione. Quasi metà delle persone con SM può aver bisogno di ausili per il cammino dopo 15 anni dall'esordio, anche se le terapie moderne possono migliorare questa prognosi.
Disturbi della sensibilità
Le lesioni sensitive nella SM causano frequentemente parestesie, intorpidimento, formicolii, sensazione di bruciore o scosse elettriche, oltre al cosiddetto "MS hug" (sensazione di costrizione toracica). Il segno di Lhermitte, caratterizzato da una sensazione di corrente elettrica piegando il capo in avanti, è suggestivo di lesioni cervicali.
Spasticità e rigidità muscolare
Le lesioni motorie possono determinare spasticità, cioè aumento del tono muscolare e contrazioni involontarie, con impatto sulla mobilità e sulla qualità del sonno. Il trattamento include farmaci miorilassanti, esercizi di stretching e fisioterapia.
Disturbi della coordinazione e dell'equilibrio (atassia)
Il coinvolgimento del cervelletto o delle sue connessioni può causare atassia, tremore intenzionale e difficoltà di coordinazione, aumentando il rischio di cadute.
Disturbi della vescica e dell'intestino
I disturbi sfinterici sono frequenti: urgenza minzionale, incontinenza, ritenzione urinaria o stipsi cronica, con necessità di gestione urologica e adeguamenti dello stile di vita.
Disturbi sessuali
Le disfunzioni sessuali possono comparire sia negli uomini sia nelle donne, a causa del danno neurologico o dell'impatto psicologico della malattia.
Disturbi cognitivi ed emotivi
La sclerosi multipla può compromettere memoria, attenzione e velocità di elaborazione delle informazioni; depressione e ansia sono frequenti, con cause sia biologiche sia psicosociali. Fino al 50% dei pazienti può sviluppare depressione nel corso della vita.
Oltre a questi sintomi principali, ogni ricaduta può produrre un nuovo sintomo o un diverso deficit neurologico, in base all'area colpita. Alcuni sintomi sono temporanei, altri possono persistere. Inoltre, nel corso degli anni il quadro può cambiare: per esempio, all'esordio prevalgono spesso neurite ottica o parestesie, mentre dopo un decennio possono predominare disturbi della deambulazione e cognitivi.
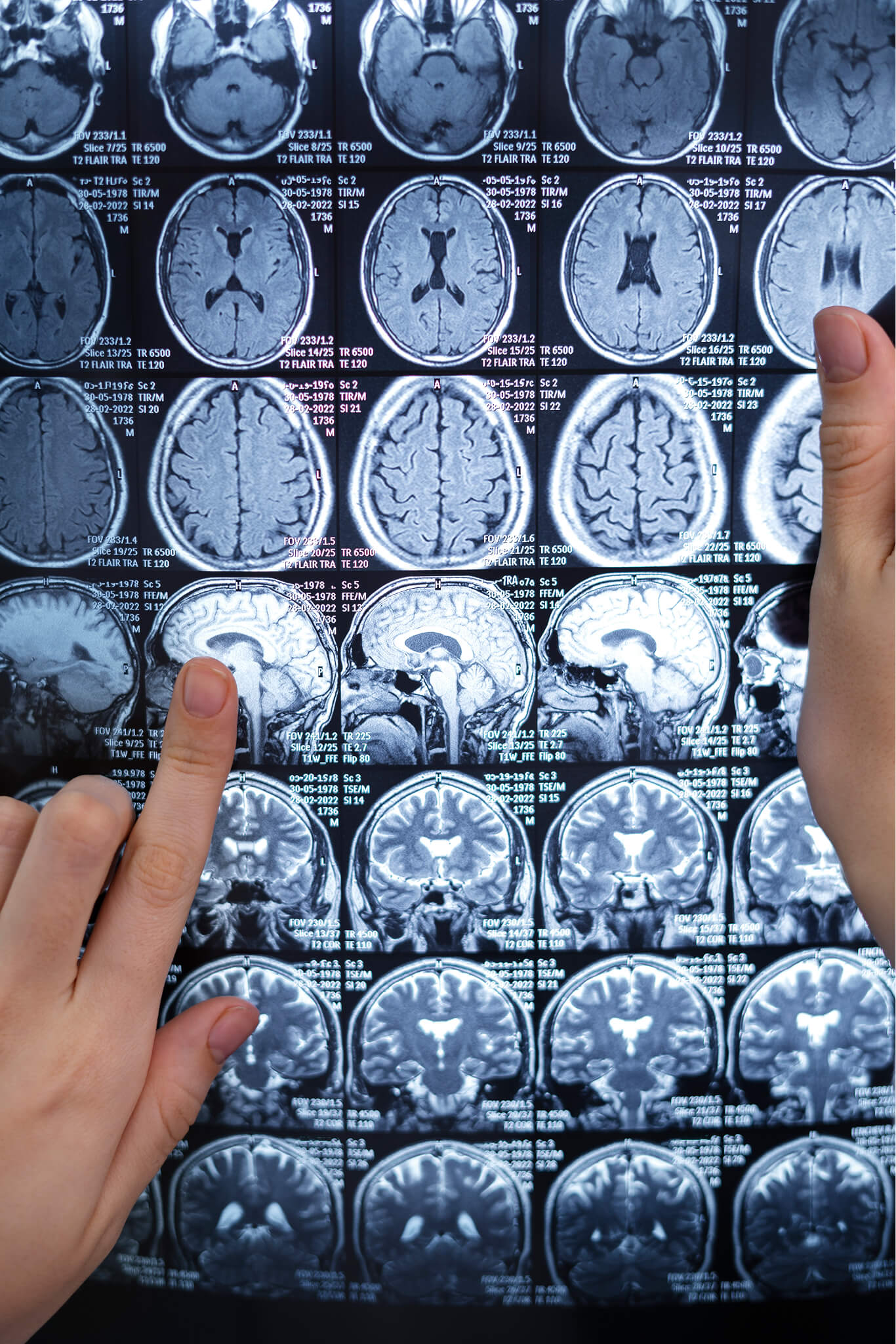
Diagnosi della sclerosi multipla
La diagnosi di sclerosi multipla può essere complessa, soprattutto nelle fasi iniziali, perché i sintomi possono somigliare a quelli di altre patologie neurologiche e la malattia non ha un test unico che la confermi con certezza. Per questo il percorso diagnostico si basa su un insieme di valutazioni cliniche, esami strumentali e di laboratorio, oltre all'esclusione di altre possibili cause.
Criteri chiave per la diagnosi
I criteri McDonald, aggiornati nel 2017, rappresentano lo standard internazionale per la diagnosi della sclerosi multipla. Richiedono la dimostrazione della disseminazione delle lesioni nello spazio (in almeno due regioni diverse del sistema nervoso centrale) e nel tempo (lesioni comparse in momenti differenti). Secondo i criteri McDonald, la conferma diagnostica della SM richiede due condizioni essenziali:
- Disseminazione nello spazio (DIS): identificazione di lesioni in almeno due regioni diverse del sistema nervoso centrale, come cervello, nervo ottico e midollo spinale.
- Disseminazione nel tempo (DIT): comparsa delle lesioni in momenti differenti, documentata da sintomi clinici o imaging (lesioni attive e inattive).
Esami utilizzati nella diagnosi
- Risonanza magnetica (RMN): è il metodo principale per identificare le lesioni demielinizzanti tipiche della sclerosi multipla. Le lesioni tipiche compaiono in sedi periventricolari, juxtacorticali, infratentoriali e midollari. Le lesioni attive captano il mezzo di contrasto (gadolinio), indicando infiammazione recente, mentre quelle vecchie non captano contrasto. La presenza simultanea dei due tipi di lesione può dimostrare la disseminazione nel tempo.
- Potenziali evocati (PE): questi test neurofisiologici misurano la risposta del sistema nervoso a stimoli specifici, valutando l'integrità delle vie nervose. I PE visivi e somatosensoriali sono spesso usati nella SM per individuare lesioni clinicamente silenti e contribuire alla dimostrazione della disseminazione nello spazio.
- Puntura lombare e analisi del liquor: il prelievo del liquido cerebrospinale consente di identificare le bande oligoclonali IgG, presenti in circa l'80-95% dei pazienti con sclerosi multipla. La presenza di queste bande, in assenza nel sangue, suggerisce un processo infiammatorio cronico del sistema nervoso centrale e può sostituire il criterio di disseminazione nel tempo secondo i criteri McDonald.
- Esami del sangue: pur non esistendo un esame ematico specifico per la SM, questi test sono fondamentali per escludere patologie simili, come lupus, carenza di vitamina B12, infezione da HIV o malattia di Lyme.
Sfide diagnostiche
I sintomi della sclerosi multipla possono essere aspecifici e imitare altre condizioni, per cui la diagnosi è spesso ritardata. I pazienti possono passare da molte consulenze prima di arrivare al neurologo. È fondamentale valutare rapidamente i sintomi neurologici inspiegabili che persistono per più di pochi giorni, per consentire una diagnosi precoce e l'avvio tempestivo del trattamento adeguato.

Trattamento della sclerosi multipla
Il trattamento della sclerosi multipla è migliorato in modo significativo negli ultimi decenni. Sebbene non esista ancora una terapia curativa, le opzioni disponibili oggi consentono un controllo efficace della malattia, la riduzione delle ricadute e il mantenimento della migliore qualità di vita possibile. La strategia terapeutica si concentra su tre direzioni principali: trattamento delle ricadute acute, terapie modificanti la malattia (DMT) e trattamenti sintomatici.
1. Trattamento delle ricadute acute
Le ricadute severe che compromettono il funzionamento quotidiano vengono in genere trattate con corticosteroidi endovenosi, come metilprednisolone (500-1000 mg/die per 3-5 giorni). I corticosteroidi riducono l'infiammazione e accelerano il recupero, ma non influenzano il decorso a lungo termine. Gli effetti avversi temporanei possono includere insonnia, irritabilità e aumento della glicemia.
Nei casi in cui i corticosteroidi siano inefficaci o controindicati, si può ricorrere alla plasmaferesi, procedura con cui vengono rimossi dal sangue gli autoanticorpi. È raccomandata soprattutto nelle forme di ricaduta refrattarie.
2. Terapie modificanti la malattia (DMT)
Questi trattamenti sono essenziali per prevenire la progressione della sclerosi multipla. I farmaci riducono il tasso di ricadute, prevengono nuove lesioni alla RMN e ritardano l'accumulo di disabilità. Si dividono in tre categorie:
- DMT iniettabili (classici): interferoni beta (Avonex, Rebif, Betaferon) e acetato di glatiramer (Copaxone) sono stati i primi trattamenti approvati. Riducono il tasso di ricadute di circa il 30% e hanno un profilo di sicurezza ben studiato.
- DMT orali: molecole come fingolimod (disponibile come Gilenya, Fingolimod Zentiva, Fingolimod MSN), teriflunomide (Aubagio), dimetilfumarato (Tecfidera) e siponimod (Mayzent) offrono maggiore efficacia e una somministrazione più comoda. Ad esempio, fingolimod riduce le ricadute fino al 54%, ma può causare bradicardia e riattivazione di infezioni virali.
- DMT endovenose: farmaci infusionali come natalizumab (Tysabri), ocrelizumab (Ocrevus) e alemtuzumab (Lemtrada). Sono approvati dall'Agenzia Europea dei Medicinali e completamente rimborsati dal sistema sanitario nazionale.
3. Trattamento sintomatico
Anche quando l'attività infiammatoria viene ridotta in modo significativo dalle terapie di fondo, molti pazienti continuano ad avere sintomi persistenti che possono influire profondamente sulla qualità della vita. Queste manifestazioni residue richiedono un approccio attento e personalizzato. Le più frequenti sono:
- Spasticità: per ridurre la rigidità muscolare si usano baclofen (Lioresal 10 mg, Novartis) e tizanidina. Nei casi severi, le infiltrazioni di tossina botulinica (es. Vistabel o Alluzience) possono essere efficaci.
- Dolore neuropatico: gabapentin, pregabalin e amitriptilina sono efficaci per bruciore, formicolii e scariche dolorose (Cleveland Clinic, 2023).
- Disturbi urinari: anticolinergici e autocateterismo vengono utilizzati in base al tipo di disfunzione.
- Fatica: amantadina (Viregyt-K 100 mg), modafinil ed esercizio fisico moderato aiutano a contrastare l'affaticamento.
- Disturbi cognitivi: training cognitivo e adattamenti sul luogo di lavoro possono sostenere le funzioni mentali.
- Disfunzioni sessuali: possono essere gestite con trattamenti specifici e counseling psicologico o di coppia.
4. Trapianto di cellule staminali (HSCT)
Nelle forme estremamente attive e refrattarie ai trattamenti standard, il trapianto autologo di cellule staminali ematopoietiche (HSCT) è un'opzione in valutazione. Lo studio MIST ha mostrato remissioni prolungate nelle forme severe di SM recidivante-remittente. La procedura prevede il reset del sistema immunitario con chemioterapia, seguito dalla reinfusione delle cellule staminali del paziente. È riservata a centri specializzati, dato l'elevato rischio di complicanze.
Grazie ai progressi terapeutici, le prospettive di un giovane che riceve oggi una diagnosi di sclerosi multipla sono molto migliori rispetto a 20-30 anni fa: sempre più pazienti riescono ad avere una malattia controllata e a condurre una vita attiva e integrata nella società.
Terapia adiuvante e riabilitazione dei sintomi nella sclerosi multipla
La terapia adiuvante e la riabilitazione sono componenti essenziali della gestione della sclerosi multipla, insieme ai trattamenti farmacologici. Pur non influenzando direttamente l'attività di malattia, questi interventi contribuiscono in modo sostanziale al mantenimento della funzionalità, alla riduzione della disabilità e al miglioramento della qualità della vita. L'approccio è personalizzato, adattato ai sintomi di ogni paziente e allo stadio della malattia.
Kinesiterapia e fisioterapia
Gli esercizi fisici adattati, eseguiti sotto supervisione di uno specialista in riabilitazione motoria, riducono la spasticità, migliorano mobilità ed equilibrio e contribuiscono a contrastare la fatica. Secondo uno studio pubblicato nel 2024, esercizi regolari di resistenza e aerobici a intensità moderata riducono la fatigabilità e il rischio di atrofia muscolare nei pazienti con sclerosi multipla.
La fisioterapia include mobilizzazioni passive, esercizi di stretching e tecniche di rieducazione motoria dopo le ricadute. Inoltre, la riabilitazione vestibolare è raccomandata per vertigini o disturbi dell'equilibrio.
Terapia occupazionale
La terapia occupazionale aiuta i pazienti ad adattare le attività quotidiane alle capacità residue, usando strategie di risparmio energetico e dispositivi di supporto. Secondo gli studi, la formazione sull'uso delle tecnologie assistive e l'adattamento dell'ambiente hanno un impatto positivo sull'indipendenza dei pazienti con sclerosi multipla.
Consulenza psicologica e supporto sociale
La diagnosi di sclerosi multipla è una sfida psicologica importante. Gli interventi psicoterapeutici (terapia cognitivo-comportamentale, counseling di gruppo) riducono il rischio di depressione e ansia. Secondo una meta-analisi pubblicata sul Journal of Psychosomatic Research (2021), gli interventi psicologici hanno portato a un miglioramento significativo dello stato emotivo e della qualità della vita nei pazienti con sclerosi multipla.
Nutrizione e integrazione
Un'alimentazione antinfiammatoria, come la dieta mediterranea, è raccomandata dalle linee guida internazionali per la SM. L'integrazione di vitamina D è spesso utilizzata per l'effetto immunomodulante, supportato da studi come quello pubblicato sul Multiple Sclerosis Journal, che mostra un'associazione inversa tra livello sierico di 25(OH)D e attività delle lesioni alla RMN. Inoltre, la vitamina B12 dovrebbe essere integrata in presenza di carenza.
Terapie complementari sicure
Terapie come yoga, meditazione, pilates, massaggio terapeutico o agopuntura possono offrire benefici nella riduzione dello stress e nel miglioramento dello stato generale. Sebbene le evidenze siano ancora limitate, uno studio pilota pubblicato su Science Direct (2020) ha mostrato una riduzione di fatica e depressione dopo 12 settimane di yoga.
La riabilitazione e la terapia adiuvante nella sclerosi multipla sono essenziali per una vita attiva e dignitosa. Attraverso un approccio integrato, che include esercizio fisico, supporto psicologico e adattamenti cognitivi e funzionali, i pazienti possono mantenere una buona autonomia e un'elevata qualità della vita anche nelle fasi avanzate della malattia.
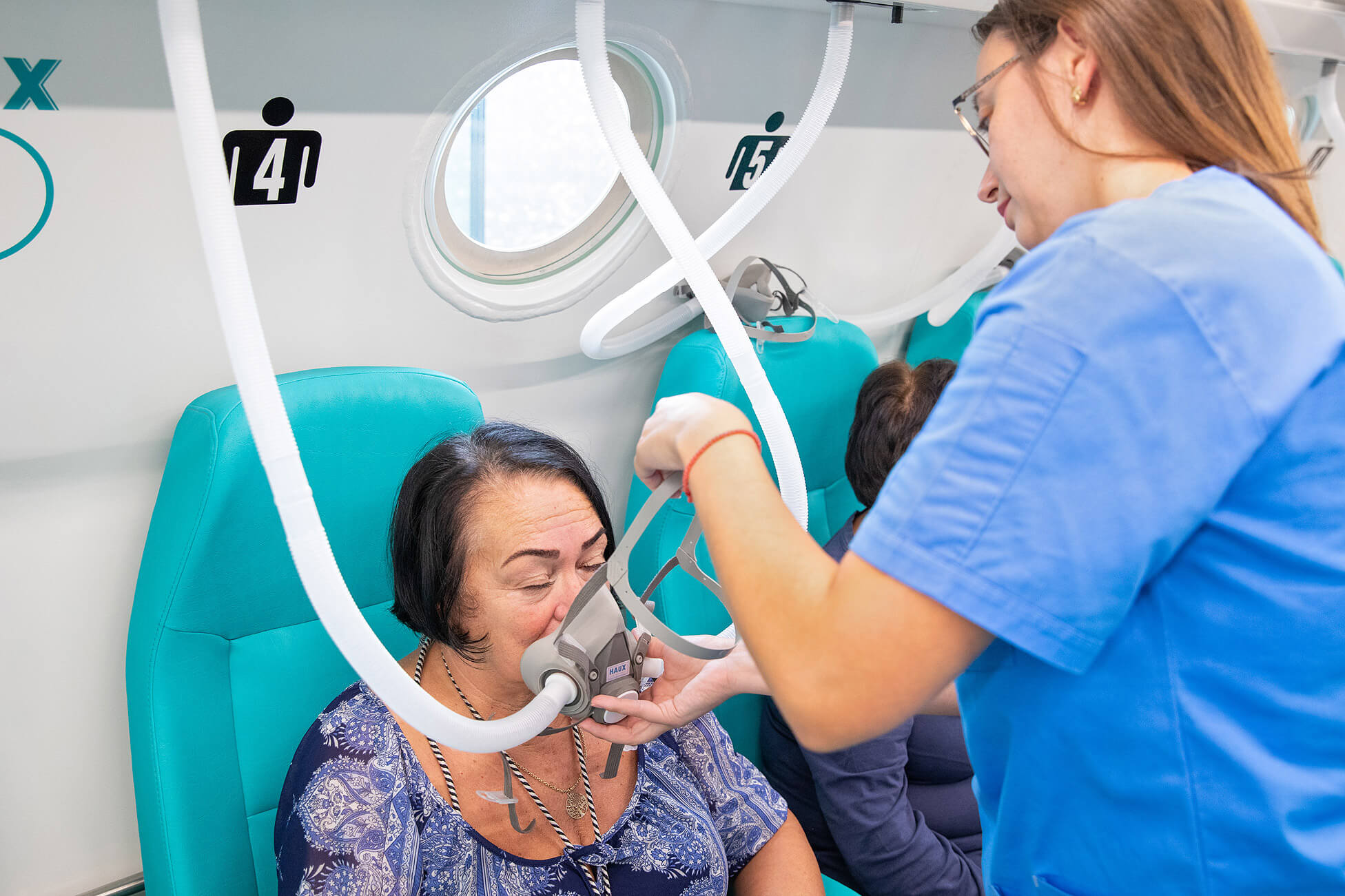
Vantaggi della terapia iperbarica per i pazienti con sclerosi multipla
L'ossigenoterapia iperbarica (HBOT) viene studiata sempre più spesso come opzione adiuvante per i pazienti con sclerosi multipla, una malattia infiammatoria e neurodegenerativa del sistema nervoso centrale. Gli studi mostrano che può contribuire a migliorare in modo significativo sintomi come fatica cronica, disfunzioni motorie e cognitive, dolore neuropatico e problemi di controllo vescicale. Aumentando la quantità di ossigeno disciolto nel plasma, la terapia iperbarica offre supporto metabolico al cervello e al midollo spinale, aree profondamente colpite nella SM. I pazienti riferiscono spesso più energia, riduzione della spasticità e migliore coordinazione motoria dopo più sedute.
Ruolo dell'ossigenoterapia iperbarica nella sclerosi multipla
La terapia iperbarica agisce attraverso diversi meccanismi fisiologici rilevanti nel controllo della progressione della sclerosi multipla. Innanzitutto ha un forte effetto antinfiammatorio, riduce l'attività delle cellule T pro-infiammatorie e aumenta la secrezione di citochine protettive. Inoltre l'ossigeno iperbarico aumenta la pressione parziale di ossigeno nei tessuti, determinando una vasocostrizione controllata con riduzione dell'edema cerebrale, senza compromettere l'ossigenazione neuronale.
Un altro meccanismo importante è la stimolazione della remielinizzazione: la terapia iperbarica attiva gli oligodendrociti, cellule responsabili del ripristino della mielina, e supporta la riparazione assonale. In più migliora il metabolismo neuronale, ottimizza la funzione mitocondriale e riduce lo stress ossidativo, contribuendo al recupero delle funzioni cognitive e a una migliore gestione dei sintomi neurologici.
Risultati di studi clinici recenti
L'efficacia della terapia iperbarica nella sclerosi multipla è supportata da diverse ricerche internazionali. Uno studio randomizzato in doppio cieco pubblicato sul New England Journal of Medicine (1983) ha mostrato che il 70% dei pazienti trattati con ossigeno iperbarico ha avuto miglioramenti significativi della mobilità e delle funzioni cognitive dopo 20 sedute.
Uno studio giapponese del 1986 ha riportato una riduzione del 57% delle recidive nei pazienti con SM che hanno seguito terapia iperbarica rispetto al gruppo placebo. A sua volta, una ricerca italiana del 1990 ha rilevato che i pazienti trattati settimanalmente per un anno hanno registrato una riduzione del 40% della progressione della disabilità.
Più recentemente, uno studio pubblicato su PLoS One (2013) in pazienti con lesioni cerebrali traumatiche ha evidenziato che l'HBOT può indurre neuroplasticità e migliorare i deficit cognitivi; meccanismi simili sono rilevanti anche per la sclerosi multipla.
Raccomandazioni e indicazioni pratiche per i pazienti
Il protocollo raccomandato prevede tra 20 e 40 sedute, della durata di 90-120 minuti ciascuna, a una pressione di 1.5-2.0 ATA. La terapia ha il maggiore impatto se iniziata nei primi 5 anni dalla diagnosi, soprattutto nelle forme recidivanti-remittenti o nelle forme progressive lievi.
La terapia iperbarica può essere usata in parallelo ai trattamenti immunomodulanti convenzionali, offrendo un effetto sinergico nella stabilizzazione dei sintomi. Tuttavia esistono controindicazioni, come pneumotorace recente o somministrazione di alcuni citostatici, che richiedono una valutazione accurata prima dell'inizio del trattamento.
Sebbene non sia una terapia curativa della sclerosi multipla, rappresenta un'opzione promettente con reale potenziale di miglioramento dei sintomi e rallentamento della progressione. La decisione di inserirla nel piano terapeutico deve essere individualizzata insieme a uno specialista in medicina iperbarica.

Impatto sulla vita del paziente
La sclerosi multipla influisce profondamente sulla vita quotidiana del paziente: fisicamente, emotivamente, socialmente e professionalmente. Essendo una condizione cronica diagnosticata spesso tra i 20 e i 40 anni, la SM interferisce con progetti fondamentali di vita, come sviluppo della carriera, costruzione di una famiglia e mantenimento dell'indipendenza economica. La natura imprevedibile della malattia, l'alternanza tra ricadute e remissioni e la possibile evoluzione progressiva generano un senso costante di incertezza, con forte impatto psicologico.
Aspetti fisici e funzionali
I sintomi della SM variano dalla fatica cronica o dai formicolii fino a gravi deficit motori. Alcuni pazienti vivono limitazioni intermittenti: giorni in cui si sentono energici e attivi, alternati a giorni di esaurimento. Nelle forme più avanzate possono comparire difficoltà significative nella deambulazione, con necessità di bastone, deambulatore o sedia a rotelle. Tuttavia, grazie alle terapie moderne, sempre più pazienti riescono a mantenere mobilità e autonomia a lungo. I sintomi "invisibili", come dolore neuropatico, disturbi visivi o disfunzioni cognitive, possono incidere molto sulla vita, pur non essendo facilmente osservabili dagli altri.
Sfide professionali ed economiche
La sclerosi multipla può compromettere la capacità lavorativa, soprattutto in presenza di ricadute frequenti o disabilità cumulative. Molti pazienti scelgono orari ridotti o lavori più flessibili. In Romania, secondo i dati pubblicati da Health Policy Partnership, solo circa la metà delle persone con SM resta attiva professionalmente dopo alcuni anni dalla diagnosi. Il rapporto del Consiglio Europeo del Cervello stimava nel 2016 un costo annuo medio per paziente superiore a 85.500 lei, includendo perdita di produttività e costi sanitari. I programmi nazionali che offrono terapie gratuite e i sussidi sociali contribuiscono in modo essenziale a ridurre il carico economico.
Impatto psicologico ed emotivo
La sclerosi multipla richiede un importante adattamento emotivo. Dopo la diagnosi, molti pazienti sperimentano una vasta gamma di reazioni: negazione, rabbia, depressione o ansia. Secondo gli studi, fino al 50% delle persone con SM sviluppa depressione clinica. Le cause possono essere sia psicosociali (frustrazione, perdita di controllo) sia biologiche (infiammazione che altera i neurotrasmettitori). Supporto psicologico professionale e rete sociale sono fondamentali per mantenere l'equilibrio mentale.
Relazioni sociali e vita familiare
La malattia può modificare la dinamica familiare e di coppia. In alcuni casi il partner assume carichi aggiuntivi e la comunicazione efficace diventa essenziale. Disfunzioni sessuali, fatica o alterazioni dell'umore possono creare tensioni, ma possono essere affrontate con counseling psicologico o di coppia. A livello sociale, i pazienti possono incontrare incomprensione o stigma, soprattutto rispetto ai sintomi "invisibili". L'educazione della popolazione è centrale per demistificare la malattia: la sclerosi multipla non compromette l'intelligenza e non significa automaticamente disabilità grave.
La realtà in Romania
L'accesso ai servizi specialistici in Romania resta disomogeneo. Circa il 70% dei pazienti vive in aree rurali, dove l'accesso a neurologi specializzati e centri di riabilitazione è limitato. Secondo MS Barometer 2022, l'accesso alla riabilitazione in Romania è tra i più bassi dell'UE e il supporto psicologico non è rimborsato. Un altro problema è l'assenza di team multidisciplinari, che lascia spesso il paziente a coordinare da solo terapie e interventi adiuvanti. Tuttavia i progressi sono evidenti: i trattamenti moderni sono stati inclusi tra i farmaci compensati e associazioni dedicate offrono informazione, rete di supporto e sostegno logistico.
Prospettive per i pazienti con sclerosi multipla
La prognosi dei pazienti con sclerosi multipla è migliorata significativamente negli ultimi due decenni, grazie ai progressi delle terapie modificanti la malattia e alla presa in carico multidisciplinare. Secondo dati recenti, oggi l'aspettativa di vita nella SM è inferiore di soli 5-7 anni rispetto alla media della popolazione generale, e questo divario continua a ridursi.
La maggior parte dei decessi registrati nei pazienti con SM è legata più spesso a complicanze come infezioni, ulcere da pressione, patologie respiratorie o comorbidità cardiovascolari, e non alla progressione diretta della malattia. Per questo, prevenzione della disabilità severa e monitoraggio attento della salute generale sono essenziali per migliorare longevità e qualità della vita.
Grazie alle terapie moderne, un numero sempre maggiore di pazienti riesce a vivere in modo attivo e indipendente per decenni dopo la diagnosi. Gli studi mostrano che chi inizia precocemente il trattamento e riceve cure continuative ha probabilità molto più alte di evitare la progressione verso la disabilità. Esistono numerosi casi documentati di persone con SM che, a 20-30 anni dalla diagnosi, continuano a lavorare, praticare sport e costruire una famiglia.
L'aumento dell'aspettativa di vita è accompagnato anche da una mobilitazione globale. Organizzazioni come Multiple Sclerosis International Federation (MSIF) ed European Multiple Sclerosis Platform (EMSP) sostengono la ricerca, lo sviluppo di politiche pubbliche e l'accesso equo ai trattamenti.
Allo stesso tempo, le voci dei pazienti sono sempre più visibili: personalità note come Selma Blair o Christina Applegate hanno parlato pubblicamente della propria diagnosi, contribuendo a ridurre lo stigma e ad aumentare l'empatia sociale.
La sclerosi multipla è una condizione complessa, ma il progresso scientifico e terapeutico degli ultimi decenni l'ha trasformata da malattia altamente invalidante a condizione sempre più gestibile. Oggi milioni di pazienti nel mondo, inclusa la Romania, possono condurre una vita attiva grazie a supporto medico adeguato, terapie personalizzate, riabilitazione e sostegno psicosociale. Pur restando una sfida con sintomi eterogenei, decorso imprevedibile e impatto profondo sulla qualità della vita, esistono sempre più risorse: dai trattamenti immunomodulanti e indagini avanzate alla consulenza psicologica, dalle terapie complementari alle comunità di supporto. Con un approccio integrato, empatico e basato sulle evidenze, i pazienti possono diventare partner attivi nella gestione della malattia, mentre la società - dal sistema sanitario alla famiglia e ai datori di lavoro - ha la responsabilità di creare le condizioni necessarie per preservare autonomia, dignità e prospettive di vita piena.




