Artikel überprüft von: Dr. Sturz Ciprian, Dr. Tîlvescu Cătălin und Dr. Alina Vasile
Wunden, die nicht heilen - Ursachen, Symptome und Behandlung
- Wie sieht eine Wunde aus, die nicht heilt?
- Beispiele für Wunden, die nicht heilen:
- Symptome von Wunden, die nicht heilen:
- Was sind die Ursachen von Wunden, die nicht heilen?
- Was sind die Risikofaktoren für Wunden, die nicht heilen?
- Wie werden Wunden, die nicht heilen, diagnostiziert?
- Was sind die Behandlungen für Wunden, die nicht heilen?
- Komplikationen, die bei Wunden auftreten können, die nicht heilen
- Methoden zur Prävention von Wunden, die nicht heilen
Wunden, die nicht heilen stellen eine große Herausforderung für viele Menschen dar und können auf ernsthafte Gesundheitsprobleme hinweisen. Während die meisten Wunden innerhalb weniger Wochen auf natürliche Weise heilen, bestehen einige weiter und werden zu Wunden die schwer heilen, die Unbehagen verursachen und das Risiko von Infektionen oder Komplikationen erhöhen. Diese schwer heilenden Wunden oder in einigen Fällen Wunden, die überhaupt nicht heilen, sind nicht nur eine Quelle der Frustration, sondern können auch erhebliche Auswirkungen auf die Lebensqualität haben. Im Folgenden werden wir die verschiedenen Ursachen dieser Wunden, ihren Einfluss auf den Heilungsprozess und die verfügbaren Behandlungsoptionen zur Förderung der Heilung und zur Vermeidung langfristiger Komplikationen untersuchen.
Wie sieht eine Wunde aus, die nicht heilt?
Eine Wunde, die nicht heilt, kann ein charakteristisches Aussehen haben, das sie von einer normalen Wunde im Heilungsprozess unterscheidet. In der Regel ist der Bereich um die Wunde rot und entzündet, und die Rötung kann im Laufe der Zeit intensiver werden. Der Rand der Wunde kann sich verdunkeln und eine purpurrote oder blaue Farbe annehmen, was auf eine mangelhafte Blutzirkulation hinweist. Anstatt dass die Wunde allmählich heilt, kann es sein, dass du beobachtest, dass ihre Größe konstant bleibt oder sogar zunimmt. Die Oberfläche der Wunde kann mit nekrotischem Gewebe, das schwarz oder braun ist, bedeckt sein, und es kann eine Sekretion auftreten, die von klar bis eitrig variiert, oft begleitet von einem unangenehmen Geruch. In einigen Fällen kann die Wunde bei Berührung leicht bluten, und der Schmerz kann konstant oder intensiver werden, was auf eine Infektion oder anhaltende Gewebeschädigung hinweist.
Beispiele für Wunden, die nicht heilen:
Chronische Wunden oder Wunden, die nicht heilen, treten häufig bei verschiedenen medizinischen Bedingungen auf. Hier sind einige der häufigsten Arten:
-
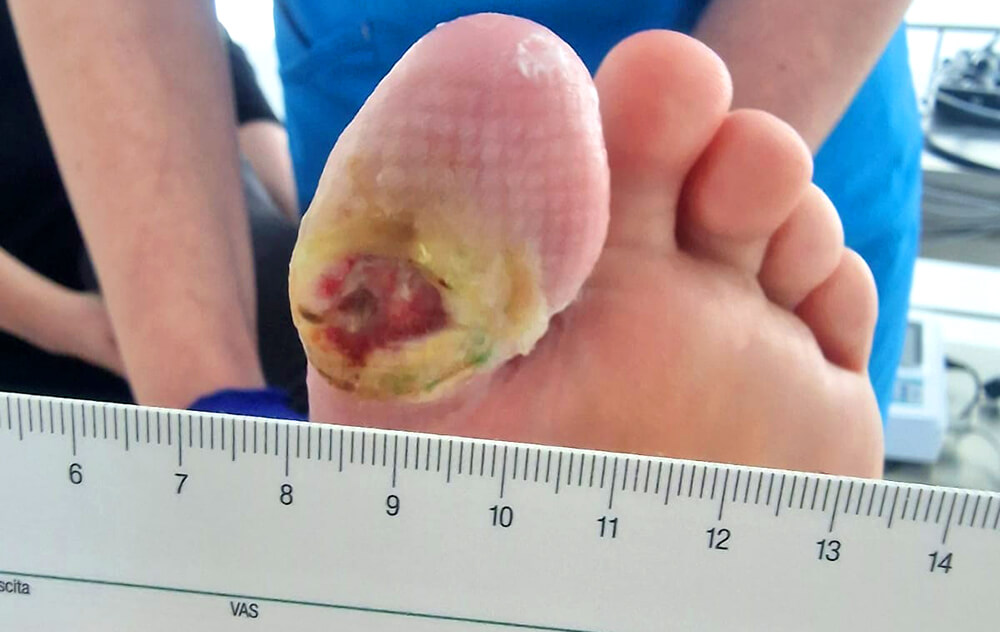
Diabetische Geschwüre: Diese treten bei Personen mit Diabetes auf, normalerweise an den Füßen, und werden durch Neuropathie und mangelhafte Blutzirkulation verursacht.
-
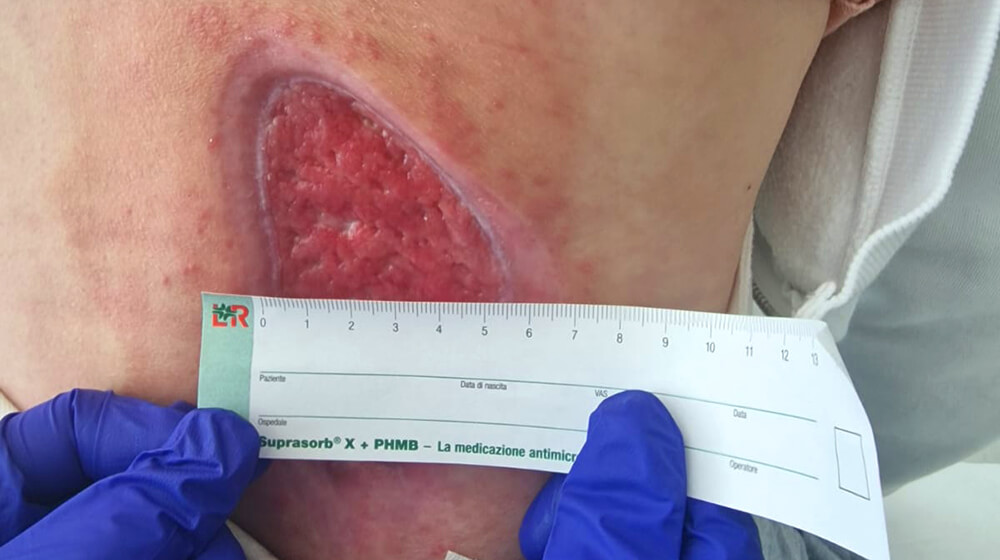
Druckgeschwüre (Dekubitus): Diese Wunden treten bei immobilisierten Personen auf, aufgrund des ständigen Drucks auf bestimmte Bereiche des Körpers, wie Hüften, Rücken und Fersen.
-
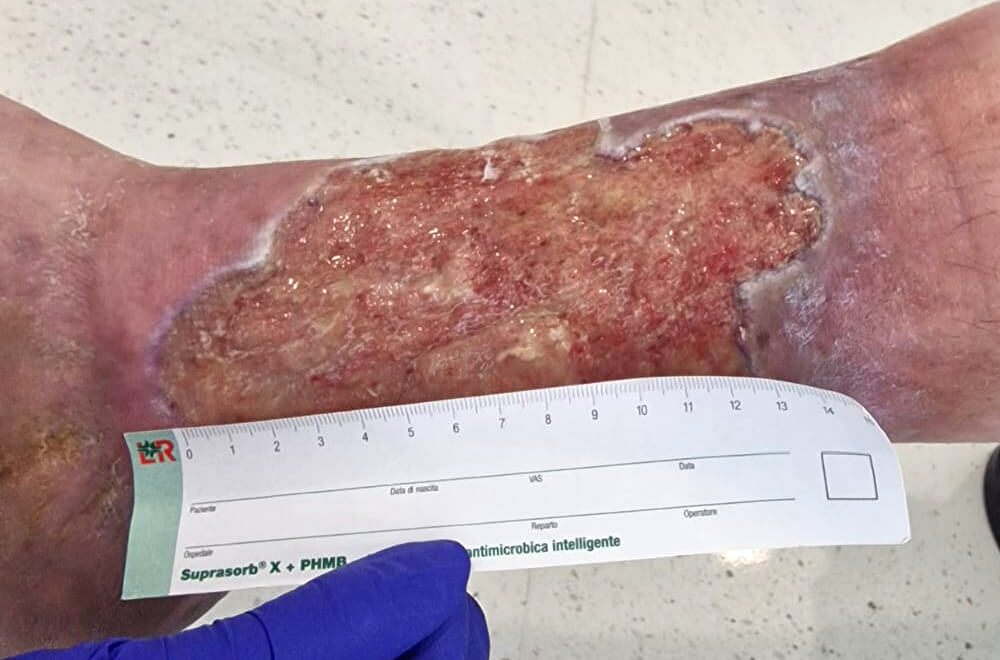
Venöse Geschwüre: Diese entwickeln sich oft an den Beinen aufgrund chronischer venöser Insuffizienz, die die normale Blutzirkulation behindert.
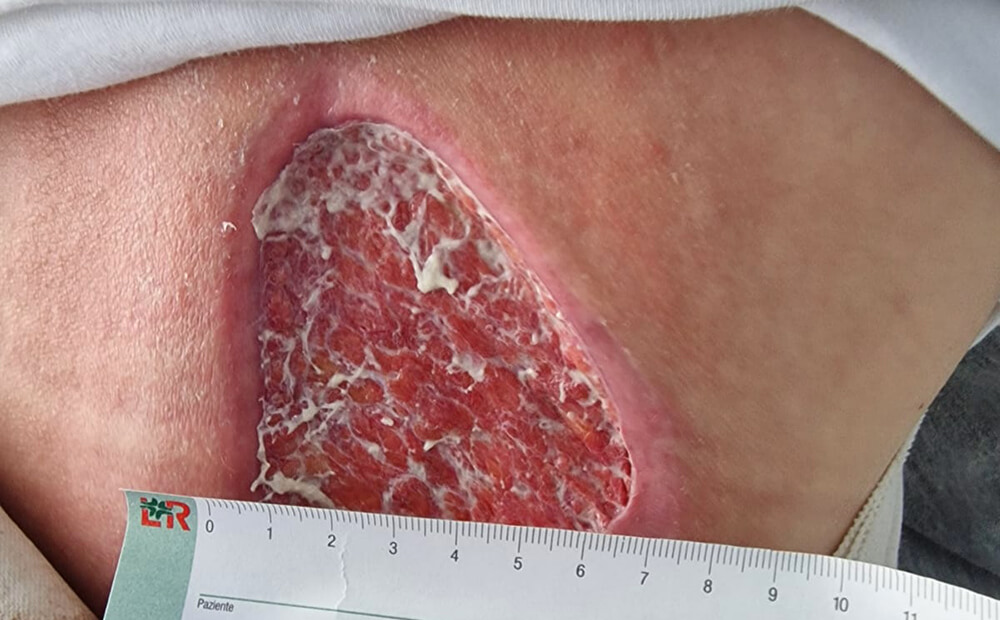
- Wunden nach Strahlentherapie: Sie können nach einer Strahlentherapie auftreten, aufgrund von Gewebeschäden und Schädigungen der Blutgefäße im bestrahlten Bereich.
-
Chirurgische Wunden: Einige postoperative Wunden heilen nicht gut aufgrund von Infektionen oder anderen Komplikationen, wie Diabetes oder Mangelernährung.
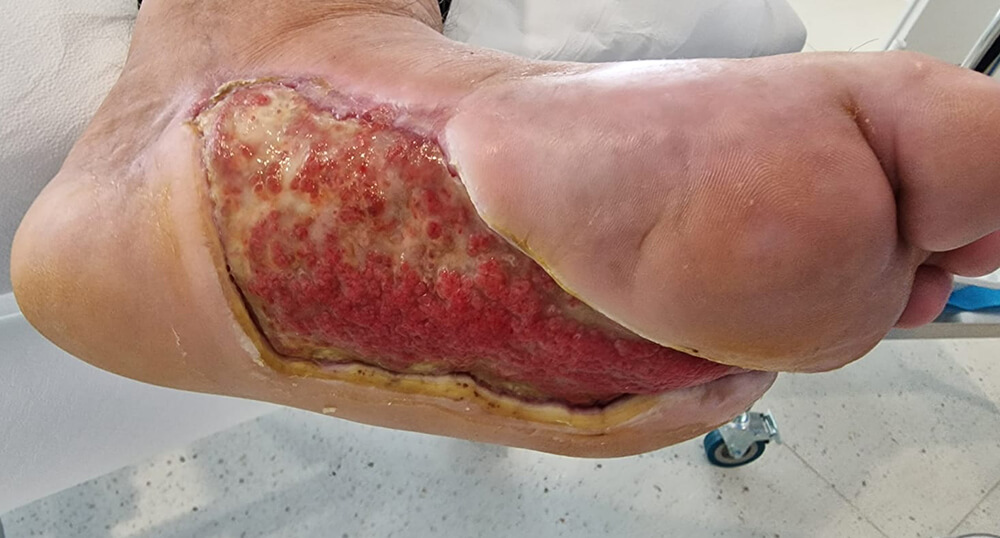
- Traumatische Wunden: Dazu gehören schwere Verletzungen, wie offene Frakturen und Verbrennungen, die chronisch werden können, wenn sie nicht richtig behandelt werden.
- Arterielle Geschwüre: Diese Wunden treten aufgrund extrem schlechter Blutzirkulation auf, normalerweise bei Personen mit peripherer Arterienerkrankung, und entwickeln sich oft an den Beinen.
- Onkologische Wunden: Bei Krebspatienten können einige Tumoren zu chronischen Hautwunden führen, die als tumorbedingte Ulzerationen bezeichnet werden und schwer zu behandeln sind.
- Gemischte Wunden: Manchmal können chronische Wunden mehrere Ursachen haben, wie eine Kombination aus venöser Insuffizienz und Arterienerkrankung, was die Behandlung und Heilung kompliziert.
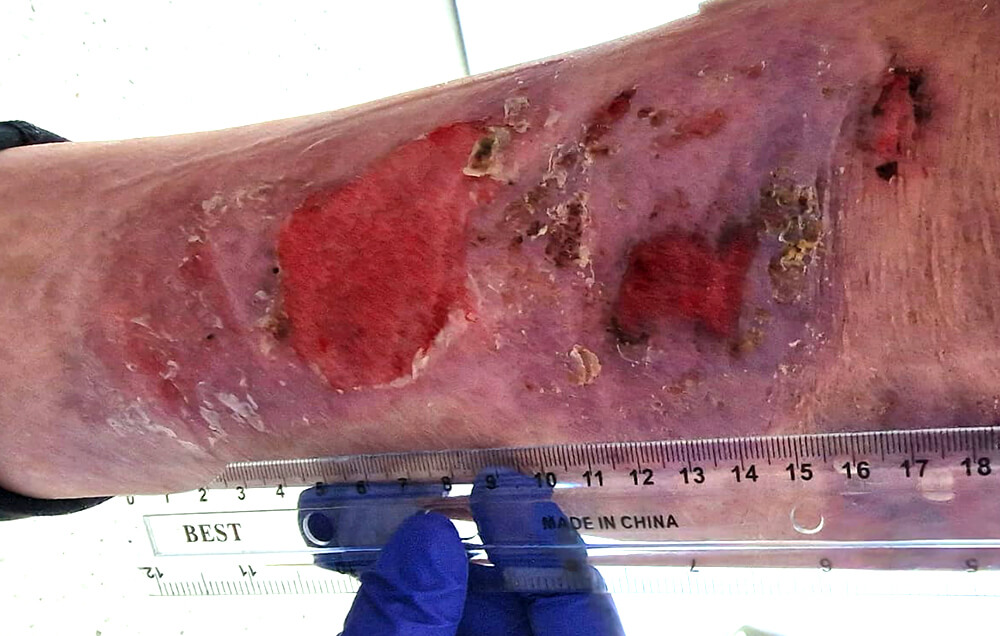
Symptome von Wunden, die nicht heilen:
Wenn du eines dieser Symptome bemerkst, ist es wichtig, einen Spezialisten zu konsultieren, um den Zustand der Wunde zu beurteilen und die geeignete Behandlung festzulegen. Das Ignorieren dieser Anzeichen kann zu schweren Komplikationen führen, wie schweren Infektionen oder sogar zum Verlust der Funktionalität im betroffenen Bereich:
- Erhöhte Rötung oder Entzündung um die Wunde;
- Schmerzen, die sich nicht lindern oder weiterhin verschlimmern;
- Ausscheidungen aus der Wunde, die einen unangenehmen Geruch haben können oder nicht;
- Dunkle, purpurrote oder blaue Färbung um die Ränder der Wunde;
- Persistierende Schwellungen im Bereich der Wunde, die ein Zeichen für anhaltende Entzündungen oder Flüssigkeitsansammlungen sein können;
- Konstante Blutungen oder das Wiederauftreten von Blutungen, selbst bei minimalen Verletzungen;
- Die Zunahme der Größe der Wunde anstelle ihrer Verringerung, was auf eine Infektion oder zusätzliche Gewebeschädigung hindeuten kann;
- Bildung von nekrotischem Gewebe (Gewebetod), das als schwarze oder braune Fläche auf der Wundoberfläche erscheint;
- Empfindungsverlust um die Wunde, was auf eine Nervenschädigung hindeuten kann, die häufig bei Personen mit Diabetes auftritt;
- Signifikante Verlangsamung des Heilungsfortschritts nach einer anfänglichen Besserung, was darauf hindeutet, dass der Heilungsprozess gestoppt oder rückläufig ist.
Was sind die Ursachen für Wunden, die nicht heilen?
Wunden, die nicht heilen, können mehrere Ursachen haben, die jeweils auf unterschiedliche Weise zur Verzögerung des Heilungsprozesses beitragen:
- Infektionen können die Regeneration des Gewebes behindern und die Wunde verschlimmern, wodurch sie länger zum Heilen braucht.
- Durchblutungsstörungen, wie sie bei Menschen mit Herz-Kreislauf-Erkrankungen auftreten, verringern den Blut- und Nährstofffluss zur betroffenen Stelle und verlangsamen den Heilungsprozess.
- Fortgeschrittenes Alter kann einen langsameren Heilungsprozess mit sich bringen, da die regenerativen Funktionen des Körpers abnehmen.
- Wiederholte Traumata an einer Wunde können diese offen und gereizt halten, was die Heilung weiter erschwert.
- Ein geschwächtes Immunsystem, sei es aufgrund einer Krankheit oder anderer Ursachen, kann die Fähigkeit des Körpers verringern, Infektionen zu bekämpfen und Gewebe zu reparieren, was die Heilung verlängert.
- Ein Raucherhistorie wirkt sich negativ auf die Durchblutung und Sauerstoffversorgung des Gewebes aus, und bestimmte Medikamente können ebenfalls den natürlichen Heilungsprozess stören.
- Diabetes beeinträchtigt die Durchblutung und Immunität, wodurch Wunden schwerer heilen.
- Ungenügende Ernährung kann die Heilung verlangsamen, da der Körper nicht die notwendigen Nährstoffe zur Gewebeerneuerung erhält.
- Konstanter Druck auf einen Bereich des Körpers kann den Blutfluss behindern, was zu Druckgeschwüren oder Dekubitus führt, die schwer zu behandeln sind.
- Fettleibigkeit kann zusätzlichen Druck auf bestimmte Körperteile ausüben und die Durchblutung beeinträchtigen, was zur Verzögerung der Heilung beiträgt.
- Anämie kann zu einer langsameren Heilung aufgrund von Sauerstoffmangel im Gewebe führen.
- Dehydration beeinträchtigt die Elastizität und die Regenerationsfähigkeit der Haut, was den Heilungsprozess verlängert.
- Strahlentherapie oder Chemotherapie können die Haut und das Gewebe schädigen, wodurch die Heilung von Wunden verlangsamt oder verhindert wird.
Dies sind nur einige der möglichen Ursachen, die dazu führen können, dass eine Wunde chronisch wird und zusätzliche medizinische Versorgung benötigt. Diese Faktoren können einzeln oder in Kombination wirken, wodurch Wunden chronisch und schwierig zu behandeln werden.
Was sind die Risikofaktoren für Wunden, die nicht heilen?
Einer der Hauptfaktoren ist Diabetes, der das Risiko chronischer Wunden, insbesondere an den Füßen, erhöht. Dies liegt an der reduzierten Blutzirkulation und Neuropathie, die die angemessene Heilung behindern können.
Durchblutungsprobleme, wie periphere Arterienerkrankung oder venöse Insuffizienz, können den Blutfluss zur betroffenen Stelle einschränken, was die Zufuhr von Sauerstoff und essentiellen Nährstoffen für die Heilung behindert. Ältere Menschen sind ebenfalls anfälliger für solche Probleme, da die Haut dünner und weniger elastisch wird und die Fähigkeit des Körpers zur Reparatur von geschädigtem Gewebe mit dem Alter abnimmt.
Langfristige Immobilität ist ein weiterer Risikofaktor, insbesondere für das Auftreten von Druckgeschwüren, da der ständige Druck auf bestimmte Bereiche des Körpers die Haut und das darunterliegende Gewebe schädigen kann. Infektionen stellen ein weiteres Hindernis für die Heilung dar, da sie Gewebe zerstören und den natürlichen Reparaturprozess komplizieren können.
Immunologische Defizite, wie HIV/AIDS, schwächen das Immunsystem und verringern die Fähigkeit des Körpers, Infektionen zu bekämpfen und Gewebe zu reparieren. Die Exposition gegenüber Strahlung, insbesondere bei Krebsbehandlungen, kann die Haut und Blutgefäße schädigen, was die Heilung im behandelten Bereich beeinträchtigt.
Darüber hinaus spielt chronischer Stress eine bedeutende Rolle, da er die Funktionsweise des Immunsystems beeinflussen und zur Produktion von Stresshormonen führen kann, die die Zellregeneration stören. All diese Faktoren, ob sie nun alleine oder in Kombination wirken, können den Heilungsprozess von Wunden erheblich verzögern.
Wie werden Wunden, die nicht heilen, diagnostiziert?
Für einen Patienten, der vermutet, eine Wunde zu haben, die nicht heilt, gibt es einige wichtige Aspekte, die zu beachten sind. Zunächst ist es wichtig, das Problem nicht zu ignorieren. Eine Wunde, die sich über einen Zeitraum von mehreren Wochen nicht heilt, sollte von einem Arzt bewertet werden, da sie auf ein zugrunde liegendes Gesundheitsproblem hinweisen kann, wie Diabetes, Durchblutungsprobleme oder eine Infektion.
Der Patient sollte auf Anzeichen einer Infektion achten, wie Rötung, Schwellung, starke Schmerzen oder ungewöhnliche Absonderungen, und den Arzt informieren, wenn diese auftreten. Zudem ist es hilfreich, eine angemessene Wundhygiene aufrechtzuerhalten, indem die Verbände gemäß den Empfehlungen gewechselt und Faktoren vermieden werden, die die Situation verschlimmern könnten, wie ständiger Druck auf die Wunde oder Rauchen.
Die Diagnose von Wunden, die nicht heilen, umfasst mehrere Schritte und Bewertungen, um die zugrunde liegenden Ursachen zu identifizieren und den besten Behandlungsplan festzulegen.
Zunächst wird der Arzt eine detaillierte Bewertung der Krankengeschichte des Patienten vornehmen, einschließlich bestehender Erkrankungen wie Diabetes, Gefäßerkrankungen, Autoimmunerkrankungen oder anderen Gesundheitsproblemen, die zur Verzögerung der Wundheilung beitragen könnten. Dazu gehört auch eine Überprüfung der Medikamente, die der Patient einnimmt, da einige Medikamente den Heilungsprozess negativ beeinflussen können.
Die körperliche Untersuchung der Wunde ist entscheidend. Der Arzt wird die Größe, Tiefe, Lage und das Erscheinungsbild der Wunde sowie das Vorhandensein möglicher Anzeichen einer Infektion, wie Rötung, Schwellung oder abnormale Absonderungen, bewerten. Je nach Aussehen der Wunde kann entschieden werden, zusätzliche Tests durchzuführen.
Zu den häufigen Labortests gehören die Analyse von Bakterienkulturen, um mögliche Infektionen zu identifizieren, sowie Blutuntersuchungen zur Bewertung des Blutzuckerspiegels, der Nierenfunktion und anderer Parameter, die die Heilung beeinflussen könnten. Bildgebende Verfahren, wie Doppler-Ultraschall oder Angiographien, können verwendet werden, um die Blutzirkulation im betroffenen Bereich zu bewerten, insbesondere wenn der Verdacht auf Gefäßerkrankungen besteht.
In einigen Fällen kann eine Biopsie des Gewebes aus dem Wundbereich erforderlich sein, um die Möglichkeit einer schwerwiegenderen Erkrankung, wie Hautkrebs oder andere chronische Hautkrankheiten, auszuschließen.
Basierend auf diesen Bewertungen kann der Arzt die Ursache der verzögerten Heilung identifizieren und eine geeignete Behandlung empfehlen, die sowohl lokale Maßnahmen (Reinigung und Pflege der Wunde) als auch systemische Behandlungen zur Bekämpfung der zugrunde liegenden Probleme umfassen kann.
Was sind die Behandlungen für Wunden, die nicht heilen?
Wenn wir von "nicht heilenden" Wunden sprechen, beziehen wir uns darauf, dass diese Wunden nicht normal heilen, ohne zusätzliche Interventionen, in einem Zeitraum, der für andere ähnliche Wunden als gewöhnlich betrachtet wird. Normalerweise sollte eine Wunde innerhalb weniger Wochen beginnen zu heilen und sich zu schließen. Wenn dies nicht geschieht, wird die Wunde als chronisch oder unangemessen behandelt angesehen.
Das grundlegende Problem mit diesen Wunden ist, dass sie aufgrund von Faktoren wie schlechter Blutzirkulation, anhaltenden Infektionen, unkontrolliertem Diabetes, Mangelernährung oder anderen medizinischen Erkrankungen nicht von selbst heilen. Diese Faktoren verhindern, dass der Körper den normalen Heilungsprozess durchläuft. Dennoch bedeutet das, dass diese Wunden nicht von selbst heilen, nicht, dass sie nicht behandelt werden können. Es gibt zahlreiche Behandlungen, die den Heilungsprozess stimulieren und unterstützen können, aber das Hauptproblem ist, dass ohne diese Interventionen die Wunde nicht dazu tendieren würde, sich auf normale und vorhersehbare Weise zu heilen. Die folgenden Behandlungen sind entscheidend, um die Hindernisse zu überwinden, die die Heilung behindern, und um der Wunde zu helfen, sich zu schließen und sich vollständig zu regenerieren.
1. Reinigung und Debridement von nicht heilenden Wunden
Der erste wesentliche Schritt in der Behandlung einer chronischen Wunde ist die angemessene Reinigung der Wunde, um abgestorbenes Gewebe, Ablagerungen und Bakterien zu entfernen, die die Heilung behindern
können. Dieser Prozess, der als Debridement bezeichnet wird, kann mechanisch, chirurgisch, enzymatisch oder mit speziellen Verbänden durchgeführt werden. Das Ziel ist es, eine saubere und förderliche Umgebung
für die Regeneration gesunder Gewebe zu schaffen.
Der Prozess des Debridements und die Behandlung chronischer Wunden werden in der Regel von einem multidisziplinären Team von Fachärzten durchgeführt. Dazu können Dermatologen gehören, die auf
Hauterkrankungen spezialisiert sind, Gefäßchirurgen, die sich um die Verbesserung der Durchblutung kümmern, wenn diese beeinträchtigt ist, und Fachärzte für Diabetologie, insbesondere wenn die Wunde mit
Diabetes-Komplikationen verbunden ist.
Nach dem Debridement wird die Wunde sorgfältig überwacht, um Anzeichen einer Infektion oder Fortschritte bei der Heilung zu beobachten. Der Arzt wird einen
Pflegeplan aufstellen, der regelmäßige Verbandwechsel, die Anwendung lokaler Behandlungen wie antimikrobielle Salben sowie gegebenenfalls zusätzliche Therapien wie die hyperbare Sauerstofftherapie empfehlen
kann.
Im Verlauf dieses Prozesses wird der Patient auch auf mögliche zugrunde liegende Erkrankungen untersucht, die die Heilung behindern könnten, wie z.B. unkontrollierter Diabetes oder
Gefäßerkrankungen. Abhängig von diesen Bewertungen kann eine Anpassung der Behandlung erforderlich sein, wie z.B. eine Änderung der Medikation oder Empfehlungen zur Verbesserung des Lebensstils, um den
Heilungsprozess zu unterstützen. Das Ziel ist es, nicht nur die Wunde selbst zu behandeln, sondern auch alle Faktoren anzugehen, die zu ihrer Chronifizierung beitragen.
2. Anwendung spezieller Verbände auf nicht heilenden Wunden
Spezielle Verbände spielen eine entscheidende Rolle in der Behandlung nicht heilender Wunden, da sie dafür entwickelt wurden, eine optimale Heilungsumgebung zu schaffen. Die richtige Auswahl des Verbandes hängt
von der Art der Wunde, der Menge an Exsudat (Sekreten) und dem Heilungsstadium ab.
Ein Verbands typ ist der hydrokolloidale Verband, der bei Kontakt mit dem Exsudat der Wunde ein Gel bildet, wodurch die Wunde feucht bleibt und die Schmerzen beim Verbandswechsel verringert werden.
Diese sind für Wunden mit moderater Sekretmenge geeignet. In Fällen, in denen die Wunde trocken ist oder nekrotisches Gewebe aufweist, werden Hydrogelverbände verwendet, die helfen, die Wunde zu hydratisieren
und das abgestorbene Gewebe zu entfernen, um ein günstiges Umfeld für die Geweberegeneration zu schaffen.
Für Wunden, die eine große Menge an Sekreten produzieren, sind Schaumverbände eine effektive
Wahl. Sie absorbieren überschüssiges Exsudat, halten die Wunde sauber und schützen die umgebende Haut vor Mazeration. Diese Verbände bieten auch eine Barriere gegen Bakterien. In Fällen, in denen ein
Infektionsrisiko besteht oder die Wunde bereits infiziert ist, werden häufig mit Silber imprägnierte Verbände verwendet, aufgrund ihrer antimikrobiellen Eigenschaften. Darüber hinaus sind Alginatverbände, die
aus Meeresalgen hergestellt werden, extrem saugfähig und nützlich für Wunden mit reichlich Exsudat.
Die Anwendung und der Wechsel spezieller Verbände müssen einem strikten, vom Arzt festgelegten
Programm folgen. Zu häufiges Wechseln kann die Heilung stören, während zu seltenes Wechseln zur Ansammlung von Sekreten und zu einem Infektionsrisiko führen kann. Vor der Anwendung eines neuen Verbandes sollte
die Wunde sorgfältig gereinigt werden, um alle Rückstände oder angesammeltes Exsudat zu entfernen. Eine sorgfältige Bewertung der Wunde bei jedem Wechsel ist entscheidend, um den Heilungsfortschritt zu
überwachen und gegebenenfalls die Behandlung anzupassen.
3. Infektionskontrolle

Wenn die Wunde infiziert ist, umfasst die Behandlung die Verwendung von Antibiotika, entweder oral oder lokal angewendet, um die Bakterien zu bekämpfen. Die Identifizierung der spezifischen Bakterien, die die
Infektion verursachen, ist entscheidend, um die geeignete antibiotische Behandlung auszuwählen. Dies erfolgt durch die Entnahme von Kulturen aus der Wunde und die Durchführung eines Antibiogramms. Dieser Test
hilft, die Empfindlichkeit der Bakterien gegenüber verschiedenen Antibiotika zu bestimmen, sodass der Arzt die wirksamste Behandlung auswählen kann.
Zusätzlich zu den Antibiotikabehandlungen ist es wichtig, eine saubere und geschützte Umgebung an der Wunde aufrechtzuerhalten. Dies wird durch die Verwendung geeigneter Verbände erreicht, die nicht
nur die Wunde vor externer Kontamination schützen, sondern auch antimikrobielle Substanzen enthalten können, um aktiv gegen Infektionen zu kämpfen.
Die Patienten sollten sehr aufmerksam auf
Anzeichen einer Infektion achten, wie Rötung, Schwellung, lokale Wärme, zunehmende Schmerzen oder das Vorhandensein von Eiter. Wenn diese Symptome auftreten, ist es wichtig, sofort den Arzt zu kontaktieren, um
die Behandlung anzupassen.
In einigen Fällen können schwere Infektionen chirurgische Eingriffe erfordern, um infiziertes Gewebe zu entfernen und die Ausbreitung der Infektion zu verhindern. Darüber
hinaus kann in extremen Situationen eine Hospitalisierung erforderlich sein, um intensivere Behandlungen wie intravenöse Antibiotikatherapien oder umfangreiche chirurgische Eingriffe durchzuführen.
Der Patient und seine Betreuer sollten vom behandelnden Arzt, sei es ein Dermatologe, Chirurg oder Wundversorgungs-Spezialist, detaillierte Anweisungen zur Anwendung und zum Wechsel der Verbände
erhalten, um das Infektionsrisiko zu minimieren und eine optimale Heilung sicherzustellen. In einigen Fällen kann der Verbandwechsel zu Hause erfolgen, aber es ist entscheidend, die Empfehlungen des Arztes
genau zu befolgen, um Komplikationen zu vermeiden.
4. Hyperbare Sauerstofftherapie und Verbesserung der Blutzirkulation
Die Behandlung von nicht heilenden Wunden erfordert oft Interventionen zur Verbesserung der Blutzirkulation und zur Bereitstellung von zusätzlichem Sauerstoff für das betroffene Gewebe. Eine angemessene
Blutzirkulation ist für die Heilung von Wunden entscheidend, da das Blut Sauerstoff und Nährstoffe transportiert, die für die Regeneration der Zellen erforderlich sind, und die Abfallprodukte des Stoffwechsels
aus dem betroffenen Bereich entfernt.
Um die Blutzirkulation in Bereichen mit chronischen Wunden zu verbessern, können mehrere Methoden und Interventionen eingesetzt werden. Eine der häufigsten Ansätze ist moderate körperliche
Aktivität, die den Blutfluss anregen kann, insbesondere in den Extremitäten. Zum Beispiel kann das Gehen oder Dehnen helfen, die Zirkulation in den Beinen zu verbessern, wo chronische Wunden häufig auftreten,
insbesondere bei Menschen mit Diabetes.
Eine andere häufig angewandte Behandlung ist die Kompressionstherapie, bei der Kompressionsstrümpfe oder -verbände verwendet werden. Diese Geräte üben Druck
auf die Gliedmaßen aus, helfen den venösen Blutfluss zu erhöhen und reduzieren Ödeme, was ein Faktor sein kann, der chronische Wunden verschärft.

Hyperbare Sauerstofftherapie ist eine fortschrittliche Behandlungsmethode, die äußerst effektiv für Wunden sein kann, die nicht heilen, insbesondere wenn es sich um Wunden handelt, die durch schlechte
Durchblutung kompliziert sind. Diese Therapie beinhaltet die Platzierung des Patienten in einer speziellen Kammer, in der der Umgebungsdruck höher ist als der normale Atmosphärendruck. In dieser Umgebung atmet
der Patient reinen Sauerstoff, normalerweise über eine Maske.
Auf diese Weise steigt die Menge an im Blut gelöstem Sauerstoff erheblich an, was es dem Sauerstoff ermöglicht, tiefer in das betroffene
Gewebe einzudringen, selbst in Bereichen, in denen die Blutzirkulation beeinträchtigt ist. Der Anstieg des Sauerstoffniveaus im Gewebe stimuliert die Heilungsprozesse, reduziert Entzündungen und bekämpft
Infektionen, indem er die Immunantwort des Körpers stärkt.
Hyperbare Sauerstofftherapie ist besonders nützlich bei der Behandlung einer Vielzahl von Wunden und chronischen Erkrankungen, die nicht
auf herkömmliche Behandlungen ansprechen. Dazu gehören insbesondere diabetische Geschwüre, die offenen Wunden an den Füßen von Diabetikern sind. Diese Wunden heilen oft schwer, aufgrund schlechter Durchblutung
und Neuropathie, und die hyperbare Sauerstofftherapie kann den Heilungsprozess erheblich beschleunigen, indem sie die Sauerstoffversorgung des betroffenen Gewebes verbessert. In einer im Jahr 2018
durchgeführten Studie wurde festgestellt, dass die hyperbare Sauerstofftherapie in 74,2 % der Fälle von diabetischen Geschwüren wirksam war. Der Einsatz der hyperbaren Therapie verbesserte den Heilungsprozess
von Geschwüren im Vergleich zu anderen Behandlungsmethoden erheblich.
Ein weiteres spezifisches Beispiel ist die Behandlung von strahlungsbedingten Wunden. Nach einer Strahlentherapie können
Patienten chronische Wunden oder Nekrosen (Gewebetod) in den behandelten Bereichen entwickeln. Diese Wunden sind oft resistent gegen die Heilung, aufgrund von Schäden an Blutgefäßen und Geweben. Die hyperbare
Sauerstofftherapie hilft bei der Regeneration des beschädigten Gewebes und der Bildung neuer Blutgefäße, ein Prozess, der als Angiogenese bekannt ist und entscheidend für die Wiederherstellung der normalen
Funktion des Gewebes ist.
Die hyperbare Sauerstofftherapie ist auch vorteilhaft bei der Behandlung von chronischer Osteomyelitis, einer schweren Knocheninfektion, die als Folge von offenen Wunden
oder chirurgischen Eingriffen auftreten kann. In diesen Fällen hilft die Therapie, anaerobe Bakterien abzutöten und den Heilungsprozess von Knochen und umliegendem Gewebe zu stimulieren.
Gasbrand,
eine seltene, aber äußerst gefährliche Infektion, die durch Bakterien verursacht wird, die sich in Abwesenheit von Sauerstoff entwickeln, kann effektiv mit hyperbarer Sauerstofftherapie behandelt werden. In
diesem Fall erhöht die Therapie die Sauerstoffkonzentration im Gewebe auf Werte, die für anaerobe Bakterien toxisch sind, und hilft somit, die Infektion zu kontrollieren und ihre Ausbreitung zu verhindern.
Die hyperbare Sauerstofftherapie wird auch bei schweren Traumata eingesetzt, wie z. B. bei Crush-Verletzungen, bei denen die Blutzufuhr zu den Geweben beeinträchtigt ist, was zu Ischämie
(Sauerstoffmangel) und Gewebetod führt. Die Therapie kann helfen, Entzündungen zu reduzieren, die Ausbreitung der Nekrose zu begrenzen und die Regenerationsprozesse zu stimulieren.
Ein weiteres
Anwendungsgebiet ist die Behandlung schwerer Verbrennungen, bei denen die Therapie helfen kann, das Ödem zu reduzieren, Infektionen zu verhindern und die Heilung durch Stimulierung der Regeneration von Haut und
darunterliegendem Gewebe zu beschleunigen.
Um von der hyperbaren Sauerstofftherapie zu profitieren, ist es wichtig, sich an spezialisierte und autorisierte medizinische Zentren zu wenden, in denen
die Behandlung von qualifiziertem medizinischen Personal durchgeführt wird. Diese Zentren verwenden fortschrittliche Geräte und befolgen strenge Protokolle, um die Sicherheit und Effektivität der Behandlung zu
gewährleisten.

In Rumänien ist Hyperbarium eine der fortschrittlichsten und modernsten Kliniken für hyperbare Medizin. In der Nähe von Băile Felix gelegen, bietet die Hyperbarium-Klinik Zugang zu modernster hyperbarer
Ausrüstung, die speziell für die Behandlung von Wunden entwickelt wurde, die nicht heilen, und anderen Erkrankungen, die Sauerstofftherapie benötigen. Jeder Patient wird individuell bewertet, um einen
personalisierten Behandlungsplan zu erstellen, der auf seine spezifischen Bedürfnisse zugeschnitten ist, wodurch die Effektivität und Sicherheit der Therapie gewährleistet wird. Das gesamte Personal der Klinik
ist geschult und zertifiziert nach europäischen Standards und garantiert die höchsten Therapieansprüche. Die Ärzte der Klinik sind in hyperbarer Medizin qualifiziert, gemäß dem Ministerialerlass Nr. 418/2005,
und wenden genehmigte und regulierte Behandlungspläne des Europäischen Komitees für hyperbare Medizin (ECMH) an.
Der medizinische Direktor der Klinik, Dr. Ciprian Sturz, ist ein Chirurg, der auf Allgemeinchirurgie, viszerale und Notfallchirurgie spezialisiert ist und über umfangreiche Erfahrungen in der
Verwaltung und Behandlung komplexer Wunden verfügt. Darüber hinaus verfügt die Klinik über ein integriertes Telemedizin-System, das eine Echtzeitüberwachung der hyperbaren Behandlung durch Spezialärzte aus
internationalen Exzellenzzentren ermöglicht und so eine Pflege von höchster Qualität sicherstellt. Lesen Sie mehr darüber, wie hyperbare Therapie funktioniert
oder vereinbaren Sie einen Termin, um herauszufinden, wie diese Therapie die richtige Lösung für Sie sein kann.
Es ist wichtig, sich darüber im Klaren zu sein, dass es auf
dem Markt nicht autorisierte hyperbare Kammern gibt, die erhebliche Risiken darstellen können. Diese Kammern, die oft ohne die entsprechende medizinische Aufsicht betrieben werden, entsprechen nicht den
erforderlichen Sicherheitsstandards und können zu schweren Komplikationen führen. Die Nutzung solcher Kammern kann zu unerwünschten Wirkungen führen, wie z. B. Verletzungen des Ohrs, der Lunge oder sogar einer
Sauerstoffvergiftung, wenn die Therapie nicht korrekt durchgeführt wird. Daher ist es entscheidend, ein autorisiertes Zentrum zu wählen, um diese Risiken zu vermeiden und alle Vorteile zu nutzen, die die
hyperbare Sauerstofftherapie bieten kann.
5. Verwendung der Therapie mit Wachstumsfaktoren
Die Therapie mit Wachstumsfaktoren stellt einen weiteren innovativen Ansatz zur Behandlung von Wunden dar, die nicht heilen. Diese Methode beinhaltet die Verwendung von natürlichen Proteinen, die als
Wachstumsfaktoren bekannt sind und eine entscheidende Rolle bei den Regenerations- und Heilungsprozessen von Geweben spielen. Wachstumsfaktoren sind natürlicherweise im Körper vorhanden und sind für die
Stimulierung der Zellproliferation, die Bildung neuer Blutgefäße (Angiogenese) und die Beschleunigung der Gewebereparatur verantwortlich.
Im Rahmen dieser Therapie können Wachstumsfaktoren direkt auf die betroffene Wunde aufgetragen werden, entweder in Form von Gelen oder Cremes oder durch Injektion. Sie können aus dem Blut des
Patienten gewonnen werden, durch ein Verfahren, das als "thrombozytenreiches Plasma" (PRP) bekannt ist, bei dem das Blut verarbeitet wird, um die Thrombozyten zu konzentrieren, die Zellen, die eine große Menge
an Wachstumsfaktoren enthalten. Dieses thrombozytenreiche Konzentrat wird dann direkt auf die Wunde aufgetragen, um die Heilung zu stimulieren.
Wachstumsfaktoren beschleunigen den Heilungsprozess,
indem sie essentielle Zellen wie Fibroblasten und Keratinozyten an die Wunde anziehen, die zur Bildung neuer Gewebe beitragen. Sie helfen auch bei der Bildung neuer Blutgefäße, die für die Versorgung des
betroffenen Bereichs mit Sauerstoff und Nährstoffen unerlässlich sind, was insbesondere bei chronischen Wunden, bei denen die Blutzirkulation beeinträchtigt ist, wichtig ist.
Einer der Hauptvorteile
der Therapie mit Wachstumsfaktoren ist die Fähigkeit, die für die Heilung benötigte Zeit zu verkürzen und gleichzeitig die Lebensqualität des Patienten zu verbessern. Darüber hinaus minimiert die Verwendung der
eigenen Wachstumsfaktoren des Patienten (durch PRP) das Risiko von Nebenwirkungen oder Abstoßungsreaktionen, da sie biokompatibel sind.
Die Forschung in diesem Bereich hat vielversprechende
Ergebnisse gezeigt, und die Therapie mit Wachstumsfaktoren wird zunehmend als effektive Methode zur Behandlung von Wunden anerkannt, die nicht heilen, insbesondere bei Patienten mit chronischen Erkrankungen wie
Diabetes, die die Heilungsfähigkeit beeinträchtigen können.
Zusammenfassend lässt sich sagen, dass die Kombination von hyperbarer Sauerstofftherapie und Therapie mit Wachstumsfaktoren den Patienten
mit Wunden, die nicht heilen, eine optimale Lösung bieten kann, indem sie die Heilungsprozesse stimuliert, Entzündungen reduziert und die allgemeine Lebensqualität verbessert. Diese integrierten Ansätze sind
die Zukunft der Wundbehandlung und bieten Hoffnung für viele Patienten, die an schwierigen und langwierigen Heilungsprozessen leiden.
6. Chirurgische Eingriffe
Wenn die Wunde auf andere Behandlungsformen nicht anspricht, kann ein chirurgischer Eingriff erforderlich sein. Dies kann Hauttransplantationen umfassen, bei denen gesundes Gewebe aus einem anderen Teil des Körpers transplantiert wird, oder sogar komplexere Eingriffe zur Reparatur der betroffenen Gewebe und Blutgefäße.
Komplikationen, die bei nicht heilenden Wunden auftreten können
Nicht heilende Wunden, auch bekannt als chronische Wunden, können zu einer Reihe von schweren Komplikationen führen, wenn sie nicht ordnungsgemäß behandelt und verwaltet werden. Diese Komplikationen verschlechtern nicht nur den allgemeinen Gesundheitszustand des Patienten, sondern können in bestimmten Fällen auch lebensbedrohlich sein. Hier sind einige der häufigsten und gefährlichsten Komplikationen, die mit nicht heilenden Wunden verbunden sind:
- Schwere Infektionen: Eine der häufigsten Komplikationen ist die bakterielle Infektion, die oberflächlich oder tief sein kann. Wenn sich die Infektion in tiefere Gewebe oder ins Blut ausbreitet, kann dies zu Sepsis führen, einem lebensbedrohlichen Zustand, der eine Notfallbehandlung erfordert. Unbehandelte Infektionen können auch zu Osteomyelitis führen, einer Infektion des Knochens, die schwer zu behandeln ist und oft chirurgische Eingriffe erfordert.
- Amputation: In schweren Fällen, insbesondere bei Patienten mit Diabetes oder peripheren Gefäßerkrankungen, können chronische Wunden zu Gangrän führen, was den Gewebetod aufgrund mangelnder Durchblutung bedeutet. Wenn die Gangrän nicht rechtzeitig behandelt wird, bleibt oft nur die Amputation der betroffenen Gliedmaßen, um die Ausbreitung der Infektion zu verhindern und das Leben des Patienten zu retten.
- Übermäßige Narbenbildung und Kontrakturen: Wunden, die langsam oder unvollständig heilen, können zu übermäßiger Narbenbildung oder der Bildung von dickem Narbengewebe, auch Keloid genannt, führen. Dieses Gewebe kann die Beweglichkeit und Funktionalität des betroffenen Bereichs beeinträchtigen und Kontrakturen verursachen – eine Komplikation, bei der sich die Haut und das darunterliegende Gewebe zusammenziehen und die Bewegung einschränken.
- Chronische Schmerzen: Chronische Wunden können mit anhaltenden Schmerzen einhergehen, die die Lebensqualität des Patienten erheblich beeinträchtigen können. Chronische Schmerzen können zu weiteren Problemen führen, wie Schlafstörungen, Depressionen und Angstzuständen.
- Erhöhtes Krebsrisiko: Obwohl selten, besteht das Risiko, dass eine chronische Wunde, insbesondere eine, die über Jahre besteht, sich zu einer Form von Hautkrebs wie Plattenepithelkarzinom entwickeln kann. Dies geschieht, wenn die Zellen im betroffenen Bereich aufgrund chronischer Entzündungen und ständiger Exposition gegenüber reizenden Faktoren abnormale Veränderungen durchlaufen.
- Soziale Isolation und psychologische Auswirkungen: Patienten mit chronischen Wunden stehen oft vor erheblichen psychologischen Herausforderungen. Das Erscheinungsbild der Wunde, die ständigen Schmerzen und die physischen Einschränkungen können zu sozialer Isolation, Depression und Angstzuständen führen. Dies kann den allgemeinen Gesundheitszustand verschlechtern und die Fähigkeit des Patienten verringern, notwendige Behandlungen zu befolgen.
- Kardiovaskuläre Komplikationen: Die chronische Entzündung, die mit nicht heilenden Wunden verbunden ist, kann zur Verschlechterung bestehender kardiovaskulärer Erkrankungen beitragen. Zum Beispiel haben Patienten mit chronischen Wunden und Diabetes ein erhöhtes Risiko für schwere kardiovaskuläre Ereignisse, wie Herzinfarkte oder Schlaganfälle.
- Nierenkomplikationen: Patienten mit chronischen Wunden, insbesondere solche mit Diabetes, sind anfälliger für die Entwicklung von Nierenkomplikationen wie chronischer Niereninsuffizienz. Dies kann durch die langfristige Einnahme bestimmter Medikamente oder durch erhebliche Protein- und Nährstoffverluste durch das Wundexsudat verschärft werden.
- Systemische Komplikationen: Chronische Wunden können Auswirkungen auf den gesamten Körper haben, nicht nur auf den betroffenen Bereich. Sie können zu systemischen Entzündungszuständen führen, die die Funktion anderer Organe beeinträchtigen und bestehende Krankheiten wie Herz-Kreislauf-Erkrankungen verschlimmern können.
Methoden zur Prävention von Wunden, die nicht heilen
Die Prävention von Wunden, die nicht heilen, ist entscheidend für die Gesundheit und zur Vermeidung schwerwiegender Komplikationen. Um das Auftreten solcher Wunden zu verhindern, insbesondere bei Personen mit
erhöhtem Risiko, wie Patienten mit Diabetes oder vaskulären Erkrankungen, gibt es mehrere effektive Methoden.
Die Aufrechterhaltung einer angemessenen Hauthygiene ist ein wichtiger erster Schritt. Es ist entscheidend, die Haut sauber und trocken zu halten, um Infektionen und das Auftreten von Wunden
zu vermeiden. Die Verwendung von sanften Pflegeprodukten, die die Haut nicht reizen, hilft, die natürliche Barriere der Haut intakt zu halten, insbesondere in Bereichen, die anfällig für Reibung oder Druck
sind, wie Füße und Ellbogen.
Die korrekte Behandlung chronischer Erkrankungen, wie Diabetes und vaskuläre Erkrankungen, ist von entscheidender Bedeutung. Eine strenge Kontrolle des
Blutzuckers bei Diabetes-Patienten sowie die Aufrechterhaltung des Blutdrucks und des Cholesterins im normalen Bereich sind wesentliche Maßnahmen zur Vorbeugung von Wunden. Darüber hinaus sollten Diabetiker
besondere Aufmerksamkeit auf die Fußpflege legen, indem sie diese täglich auf mögliche Verletzungen oder Druckstellen untersuchen und geeignetes Schuhwerk tragen, das das Risiko von Geschwüren verringert.
Ein weiterer Aspekt ist die enge Überwachung immobilisierter Patienten. Bei Patienten mit eingeschränkter Mobilität ist nicht nur ein häufiges Positionswechseln erforderlich, sondern auch die
Verwendung von Matratzen und Kissen, die speziell entwickelt wurden, um den Druck auf gefährdete Körperstellen zu reduzieren. Diese Geräte helfen, das Gewicht gleichmäßig zu verteilen und das Risiko von
Druckgeschwüren zu verringern.
Die Überwachung des Ernährungszustands ist ebenfalls entscheidend. Patienten, die an Mangelernährung leiden oder einen Mangel an Vitaminen und Mineralstoffen
aufweisen, sind anfälliger für die Entwicklung chronischer Wunden. Die Ergänzung der Ernährung mit den notwendigen Nährstoffen kann helfen, die Integrität der Haut zu erhalten und die Heilung im Falle von
Verletzungen zu fördern.
Die Verwendung von Schutzausrüstung am Arbeitsplatz ist entscheidend zur Vermeidung von Verletzungen, insbesondere in Branchen, in denen ein erhöhtes Risiko für
Unfälle oder Exposition gegenüber gefährlichen Stoffen besteht. Die Schaffung sicherer Arbeitsbedingungen und die angemessene Ausstattung können Verletzungen verhindern, die ohne die richtige Behandlung
chronisch werden könnten.
Stressmanagement kann eine wichtige Rolle bei der Prävention chronischer Wunden spielen. Chronischer Stress kann das Immunsystem negativ beeinflussen und die
angemessene Heilung von Wunden behindern. Durch Entspannungstechniken, Therapie und Aktivitäten zur Stressreduktion kann die Reaktion des Körpers auf Verletzungen verbessert werden.
Abschließend
sind regelmäßige Konsultationen mit einem Facharzt, insbesondere für Personen mit chronischen Erkrankungen oder mit einer Vorgeschichte von Wunden, die nicht angemessen geheilt sind, von entscheidender
Bedeutung. Der Arzt kann Risikofaktoren identifizieren, geeignete präventive Maßnahmen empfehlen und den allgemeinen Gesundheitszustand der Haut überwachen und bei Bedarf schnell eingreifen.
Zusammenfassend lässt sich sagen, dass schwer heilende Wunden nicht nur eine physische Herausforderung darstellen, sondern auch ein Signal dafür sind, dass der Körper besondere Aufmerksamkeit
benötigt. Sei es durch innere Faktoren wie bestehende Gesundheitsprobleme, Infektionen oder unzureichende Pflege, die Verlängerung des Heilungsprozesses kann frustrierend und riskant sein. Mit den richtigen
Behandlungen und einer sorgfältigen Pflege können jedoch selbst die schwierigsten Wunden wieder auf den Weg zur Heilung gelangen. Die Beachtung medizinischer Empfehlungen, die Aufrechterhaltung strenger Hygiene
und die ständige Überwachung sind der Schlüssel zur Vermeidung von Komplikationen und zur Unterstützung einer schnelleren Genesung, wodurch Komfort und Gesundheit zurückgewonnen werden.




