
Articolo rivisto da: Dr. Sturz Ciprian, Dr. Tîlvescu Cătălin e Dr. Alina Vasile
Articolo aggiornato il: 21-04-2025
Disturbo da stress post-traumatico (PTSD) - cos'è, cause, sintomi e trattamento
- Cos'è il disturbo da stress post-traumatico (PTSD)?
- Categorie e tipi di PTSD
- Cause del disturbo da stress post-traumatico (PTSD)
- Quali sono i sintomi del PTSD?
- PTSD in bambini e adolescenti
- Come si diagnostica il PTSD?
- Quali sono i trattamenti per il PTSD?
- Ossigenoterapia iperbarica nel trattamento del PTSD
- Differenza tra PTSD e altri disturbi simili
- PTSD in Romania - sfide e soluzioni
- PTSD - una problematica globale e impatto sulla vita quotidiana
Alcune ferite non si vedono, ma possono fare male quanto quelle fisiche. Il disturbo da stress post-traumatico (PTSD) è una cicatrice invisibile lasciata da traumi profondi, una condizione psicologica che trasforma i ricordi in un peso difficile da sostenere.
Può colpire chiunque: veterani, sopravvissuti a violenze, incidenti, disastri o persone che hanno assistito impotenti a eventi tragici. La buona notizia è che, con riconoscimento precoce e terapia adeguata, il PTSD è trattabile.
Cos'è il disturbo da stress post-traumatico (PTSD)?
Il PTSD è un disturbo psichiatrico che può comparire dopo l'esposizione diretta o indiretta a eventi estremamente minacciosi: guerra, aggressioni, violenza sessuale, incidenti gravi, catastrofi naturali o altre esperienze ad alto impatto emotivo.
Secondo i criteri internazionali (DSM-5 e ICD-11), la diagnosi richiede sintomi persistenti per oltre un mese, con impatto significativo su funzionamento personale, sociale o professionale.

Categorie e tipi di PTSD
Anche se non è classificato in sottotipi rigidi come altri disturbi, il PTSD può presentarsi in forme diverse in base a durata, intensità e contesto del trauma.
PTSD acuto
Compare nei primi mesi dopo il trauma, con flashback, evitamento e iperattivazione. Con supporto adeguato può migliorare sensibilmente.
PTSD cronico
Quando i sintomi persistono oltre i 3 mesi, l'impatto sulla qualità della vita può diventare importante e richiedere trattamento strutturato a lungo termine.
PTSD a esordio tardivo
I sintomi possono emergere anche molti mesi dopo l'evento, spesso in seguito a nuovi fattori di stress che riattivano il trauma.
PTSD complesso (C-PTSD)
Associato a traumi ripetuti o prolungati (abuso, violenza domestica, tortura), include difficoltà marcate nella regolazione emotiva e nelle relazioni.
- Difficoltà di regolazione emotiva (ansia intensa, rabbia, oscillazioni dell'umore).
- Difficoltà nelle relazioni interpersonali (evitamento o pattern relazionali disfunzionali).
- Immagine di sé negativa (vergogna, colpa, senso di inferiorità).

Cause del disturbo da stress post-traumatico (PTSD)
La causa diretta è l'esposizione a un trauma severo. Tuttavia, non tutte le persone esposte sviluppano PTSD. Il rischio dipende da più fattori: gravità dell'evento, vulnerabilità individuale, storia personale e supporto ricevuto dopo il trauma.
Studi recenti mostrano che fattori genetici e neurobiologici (circuiti stress-memoria-emozioni) possono aumentare la suscettibilità. Anche mancanza di rete sociale, traumi cumulativi e patologie psichiatriche pregresse aumentano il rischio.
Quali sono i sintomi del PTSD?
I sintomi si organizzano in quattro gruppi principali:
- Rivivere il trauma: flashback, incubi, ricordi intrusivi, forte reattività emotiva.
- Evitamento: evitare persone, luoghi o conversazioni che richiamano l'evento.
- Alterazioni cognitive/emotive: colpa, vergogna, distacco emotivo, visione pessimistica.
- Iperattivazione: insonnia, irritabilità, ipervigilanza, risposte di allarme accentuate.
Per parlare di PTSD i sintomi devono durare oltre un mese e compromettere in modo significativo la vita quotidiana.
PTSD in bambini e adolescenti
Nei più giovani il PTSD può apparire con segnali diversi dagli adulti: regressioni comportamentali, irritabilità, difficoltà scolastiche, gioco ripetitivo a contenuto traumatico, paure intense o disturbi del sonno.
Intervento precoce, supporto familiare e psicoterapia specializzata sono fondamentali per prevenire cronicizzazione e impatto sullo sviluppo emotivo.
Come si diagnostica il PTSD?
La diagnosi è clinica e viene effettuata da psichiatra o psicologo clinico formato, attraverso colloquio strutturato, anamnesi traumatica e scale standardizzate (es. CAPS-5, PCL-5), secondo criteri DSM-5 o ICD-11.
La valutazione differenziale è importante per distinguere il PTSD da disturbi d'ansia, depressione, disturbi dissociativi o adattativi.
Quali sono i trattamenti per il PTSD?
Le strategie con migliori evidenze includono:
- Psicoterapia focalizzata sul trauma: CBT trauma-focused, EMDR, terapia dell'esposizione.
- Terapia farmacologica: soprattutto SSRI/SNRI nei casi moderati-severi o con comorbidità.
- Interventi complementari: tecniche di regolazione dello stress, attività fisica, mindfulness, supporto psicosociale.
In alcuni percorsi, anche interventi integrativi come arteterapia o terapia assistita con animali possono supportare il recupero emotivo.
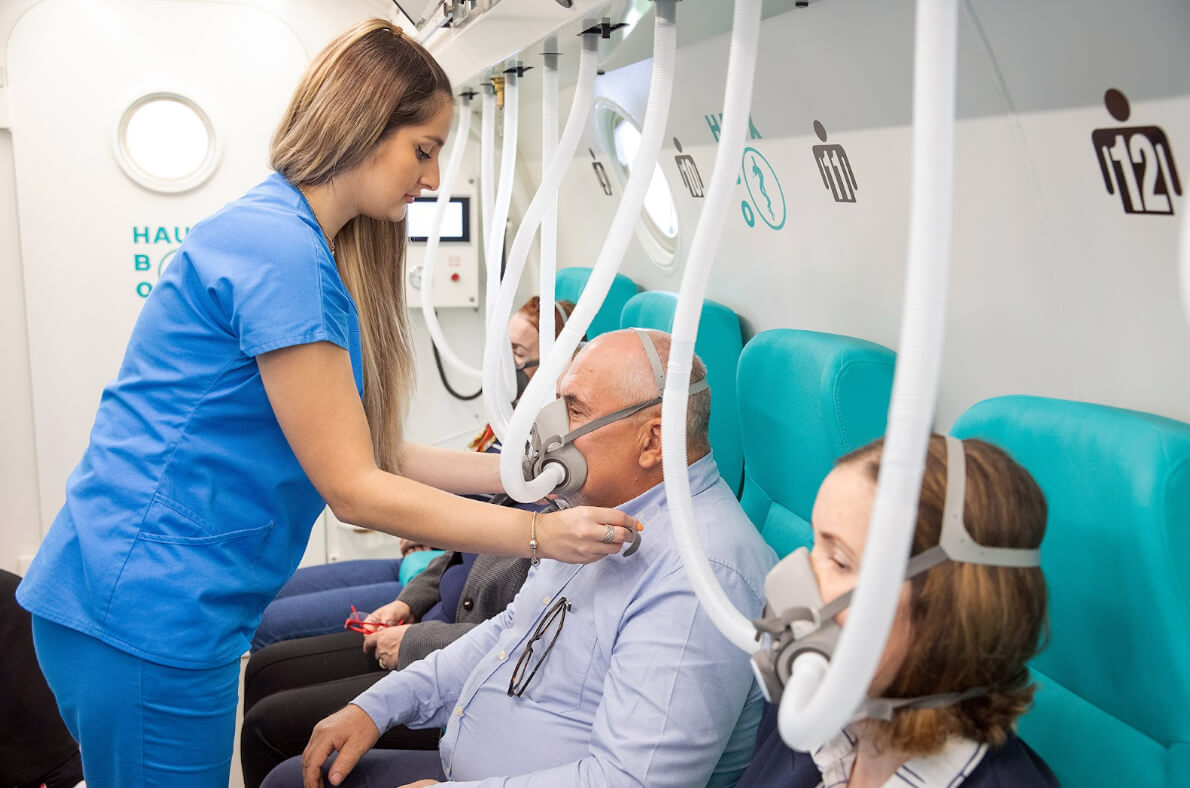
Ossigenoterapia iperbarica nel trattamento del PTSD
Negli ultimi anni sono state esplorate terapie innovative per il PTSD resistente ai trattamenti standard. Tra queste, l'ossigenoterapia iperbarica (HBOT), che prevede respirazione di ossigeno puro in camera a pressione aumentata.
Alcuni studi clinici controllati indicano miglioramenti dei sintomi e modificazioni funzionali cerebrali favorevoli in pazienti selezionati. Pur non essendo ancora terapia standard universale per PTSD, l'evidenza è in crescita.
Per approfondire, consulta anche la raccolta di studi pubblicata dalla clinica Hyperbarium.
Differenza tra PTSD e altri disturbi simili
Il PTSD può sovrapporsi a depressione, ansia generalizzata o disturbi dissociativi. La differenza chiave è il legame diretto con un evento traumatico e la presenza di sintomi specifici come flashback, incubi traumatici ed evitamento correlato al trauma.
Una diagnosi corretta è essenziale perché il piano terapeutico cambia in base al disturbo predominante e alle comorbidità.

PTSD in Romania - sfide e soluzioni
In Romania il PTSD è ancora sottodiagnosticato, soprattutto per stigma, accesso disomogeneo ai servizi di salute mentale e numero limitato di specialisti in psicotraumatologia, in particolare fuori dai grandi centri urbani.
Negli ultimi anni sono però cresciute iniziative utili: centri di psicoterapia gratuita, progetti digitali di supporto, programmi dedicati a veterani e vittime di violenza, oltre a maggiore attenzione pubblica al tema.
PTSD - una problematica globale e impatto sulla vita quotidiana
Il PTSD è una condizione seria ma trattabile. Se riconosciuto presto e gestito con un percorso terapeutico corretto, molti pazienti possono recuperare funzionalità, relazioni e qualità della vita.
La diagnosi precoce, l'accesso alle cure specialistiche e il supporto della rete familiare/sociale fanno la differenza. Chiedere aiuto non è un segno di debolezza, ma un passo fondamentale verso la guarigione.




