
Articolo rivisto da: Dr. Sturz Ciprian, Dr. Tîlvescu Cătălin e Dr. Alina Vasile
Articolo aggiornato il: 22-05-2025
Edema osseo nella colonna lombare: che cos'è, cause, sintomi e trattamento
- Cos'è l'edema osseo nella colonna lombare?
- Cause e fattori di rischio nell'edema osseo lombare
- Sintomi e manifestazioni di edema osseo lombare
- Diagnosi: come viene rilevato l'edema osseo lombare?
- Opzioni di trattamento per l'edema osseo lombare
- Ossigenoterapia iperbarica nell'edema osseo lombare
- Conclusioni e consigli per i pazienti
L'edema osseo della colonna lombare è una condizione di cui i pazienti spesso sentono parlare dopo un esame MRI, ma il termine può causare preoccupazione e confusione. In breve, si intende "edema osseo". l'accumulo di liquido all'interno dell'osso, più precisamente nel midollo osseo delle vertebre lombari. Questo cambiamento si verifica spesso come segno di un problema di fondo piuttosto che come una malattia in sé in piedi Ma una volta comprese le cause e come trattarlo, l'edema osseo può essere gestito efficacemente, consentendo il sollievo del mal di schiena e il ritorno alle normali attività.
Cos'è l'edema osseo nella colonna lombare?
L'edema osseo della colonna lombare è un accumulo anomalo di liquido negli spazi del midollo osseo, soprattutto nei corpi vertebrali. Questo fenomeno indica una sofferenza dell'osso, derivante da un processo fenomeni infiammatori, microfratture o stress meccanici prolungati. Alla risonanza magnetica (MRI), l'edema appare come un'area di aumento del segnale nelle sequenze T2 e AGITAZIONE, che suggerisce la presenza di fluido nella struttura ossea profonda.
A differenza del classico edema dei tessuti molli, l’edema osseo non è visibile esternamente e non è accompagnato da arrossamento o gonfiore. I cambiamenti si verificano a livello microscopico e comprendono la dilatazione dei vasi sanguigni sangue, infiltrati infiammatori, piccole emorragie e aumento della pressione intraossea. Colpiscono il sistema vascolare locale, provocando dolore, rigidità e talvolta diminuzione della resistenza ossea.
L'edema è spesso associato ai cambiamenti Modic tip I – un modello di imaging frequentemente riscontrato nelle malattie degenerative della colonna vertebrale, in cui le placche vertebrali (aree di contatto con il disco intervertebrale) mostrano un'infiammazione attiva e dolorosa. Nel corso del tempo, questi cambiamenti possono progredire fino al Modic di tipo II (sostituto del grasso) o al tipo III (sclerosi ossea).
Questo tipo di edema può verificarsi a qualsiasi età, ma è più comune dopo i 40 anni, soprattutto nelle persone in sovrappeso, sedentarie o che hanno subito traumi lombari. Unele studii mostra che l'edema osseo è presente fino al 25% dei pazienti con lombalgia cronica, essendo uno dei risultati più comuni incidentale alla risonanza magnetica.
Sebbene non sia una condizione maligna e non porti alla paralisi, l’edema osseo è un segnale di allarme che non deve essere ignorato. In alcuni casi, il medico può raccomandare ulteriori analisi (compresi test di infiammazione). o biopsia ossea), soprattutto se si sospetta un’infezione o un tumore. Una corretta diagnosi consente l'applicazione di un trattamento efficace, che previene le complicanze e accelera la guarigione.
Cause e fattori di rischio nell'edema osseo lombare
C'è un gamma molto varia di cause che può portare alla comparsa di edema nell'osso delle vertebre lombari. A grandi linee possiamo dividerli cause in due categorie: edema osseo primario (si verifica senza una causa evidente, nel contesto della cosiddetta sindrome dell'edema del midollo osseo) ed edema osseo secondario (si verifica a seguito di un'altra condizione preesistente).
Edemul osos primar (idiopatic)
L'edema osseo primario, chiamato anche sindrome dell'edema transitorio del midollo osseo o osteoporosi transitoria, è una forma rara in cui non viene identificata alcuna causa chiara. Si manifesta con dolore e presenza intensi edema alla risonanza magnetica, ma senza traumi, artrite o altre malattie evidenti.
Le cause esatte non sono note, ma gli studi suggeriscono un legame con fattori metabolici. Ad esempio, la carenza di vitamina D, alcuni disturbi della coagulazione (tendenza alla trombosi) o disturbi ormonali hanno sono stati associati a questa sindrome.
È interessante questo l'edema midollare primario è stato osservato per la prima volta nelle donne in gravidanza, nel terzo trimestre, che ha sviluppato dolore ed edema osso transitorio a livello dell'anca. Anche gli uomini di mezza età possono esserne colpiti, esistono addirittura statistici che mostra un’incidenza maggiore di edema osseo negli uomini di età compresa tra 30 e 60 anni. Tuttavia, chiunque può sviluppare edema osseo primario in determinate condizioni predisponenti. Questo tipo di edema è autolimitante, cioè guarisce da solo in pochi mesi, una volta che i fattori scatenanti (metabolici o vascolari) si saranno bilanciati.
Edema osseo secondario (causato da altre condizioni)
Molto più comunemente si riscontra un edema osseo secondario, cioè quel rigonfiamento del midollo osseo causato da un problema identificabile. Esamineremo le più importanti cause secondarie di edema osseo nella colonna vertebrale lombare e i fattori di rischio associati a ciascuno:
Traumi e microtraumi
Sono una delle principali cause di edema osseo nelle vertebre. Una frattura vertebrale (come un collasso vertebrale dovuto a un incidente o all'osteoporosi) causerà quasi invariabilmente edema nell'osso fratturato. Davvero e le fratture da microstress o le contusioni ossee possono portare all'accumulo di liquidi nel midollo. Ad esempio, atterrare in piedi da una certa altezza o sollevare improvvisamente un peso può causare microfessurazioni la struttura ossea delle vertebre, causando edema osseo locale. Le persone affette da osteoporosi corrono un rischio maggiore: una vertebra osteoporotica può fratturarsi anche con traumi minori, producendo edema e dolore. Di inoltre, la chirurgia spinale o la radioterapia locale (trattamenti che colpiscono l’osso) possono lasciare edema reattivo nelle vertebre trattate.
Leziuni degenerative ale coloanei
Man mano che i dischi intervertebrali si deteriorano, la pressione viene ridistribuita in modo anomalo alle vertebre. Si verificano così microlesioni e infiammazioni locali e l'organismo risponde con edema osseo. I cosiddetti cambiamenti L'edema modico di tipo I osservato nelle placche vertebrali è comune nei pazienti con lombalgia cronica. Secondo alcuni studii, Edema modico di tipo I si verifica nel 18-58% dei pazienti con lombalgia cronica rispetto solo al 12% di quelli senza dolore.
A volte l'ernia del disco può causare intense reazioni infiammatorie nelle vertebre vicine. Inoltre c'è teorii recenti suggeriscono che le infezioni batteriche lieve, con Propionibacterium acnes, può contribuire all'edema vertebrale cronico e in alcuni casi è stata osservata una risposta positiva ai trattamenti antibiotici a lungo termine.
Cauze inflamatorii (reumatologice)
Condizioni come la spondilite anchilosante, l'artrite psoriasica o l'artrite reumatoide possono causare edema osseo lombare dovuto all'infiammazione delle articolazioni e dei legamenti della colonna vertebrale. L'edema si verifica anche nelle fasi fasi iniziali della malattia, a volte essendo il primo segno alla risonanza magnetica. Nei pazienti affetti da spondiloartrite, l'edema nella zona sacroiliaca è considerato un criterio importante per la diagnosi precoce
Cause vascolari (ischemia ossea)
Il tessuto osseo ha bisogno di afflusso di sangue per rimanere in salute. Se la circolazione in un segmento osseo è compromessa, può verificarsi un edema secondario all'ischemia. Un caso noto è l'osteonecrosi avascolare (morte di una porzione di osso per mancanza di sangue). Sebbene l’osteonecrosi colpisca più spesso l’anca, il ginocchio o la spalla, esiste anche una forma di osteonecrosi vertebrale chiamata boala Kummell (a volte si verifica dopo una frattura vertebrale che inizialmente guarisce, ma poi la porzione centrale dell'osso diventa necrotica). In fasi Nelle fasi iniziali dell'osteonecrosi, l'edema del midollo osseo è visibile alla risonanza magnetica poiché l'osso soffre e il corpo innesca una reazione di riparazione vascolare.
Infezioni ossee
Le infezioni spinali, come la spondilodiscite o l’osteomielite, possono portare a grave edema osseo e distruzione delle vertebre. Le infezioni possono essere causate da batteri come lo Staphylococcus aureus o il Mycobacterium tubercolosi. La risonanza magnetica mostra un edema esteso, spesso accompagnato da ascessi o distruzione ossea. In caso di febbre, brividi o dolore intenso, gli accertamenti dovrebbero essere completati con esami del sangue e talvolta biopsia ossea per identificare l’agente patogeno.
Malattie metaboliche ed endocrine
Alcuni squilibri nel corpo aumentano il rischio di edema osseo. Osteoporoza L'ho già menzionato, la diminuzione della densità l'osso porta a microfratture spontanee ed edema. Osteomalacia (grave carenza di vitamina D negli adulti) e hiperparatiroidismul (un eccesso di ormone paratiroideo che "scioglie" l'osso) può causare danni ossei ed edema. Sindromul Cushing (eccesso di cortisolo) e i trattamenti con corticosteroidi indeboliscono anche le ossa e le predispongono all’edema post-traumatico. Le persone con insufficienza renale cronica hanno spesso disturbi del metabolismo del fosfo-calcio che portano a una sorta di "osteoporosi secondaria": l'osso diventa poroso e può sviluppare edema. Gotta e pseudogotta (depositi di cristalli nelle articolazioni) può causare non solo artrite, ma anche infiammazione dell'osso subcondrale, con edema.
Anche piciorul diabetic o l'artropatia di Charcot (una complicanza del diabete, con distruzione delle articolazioni) comprendono l'edema osseo nelle ossa colpite. Sebbene questi colpiscono soprattutto le gambe, il principio può estendersi anche alla colonna vertebrale: il diabete non controllato, ad esempio, aumenta il rischio di infezioni spinali e problemi circolatori che possono generare edemi.
Cauze neoplazice
Il cancro può essere la causa dell'edema osseo, ma in questo caso l'edema è piuttosto un effetto collaterale dell'infiltrazione del midollo osseo da parte di cellule maligne. Tumori ossei primitivi (come osteosarcoma, condrosarcoma) o metastasi vertebrali (da cancro al seno, alla prostata, al polmone, al rene, ecc.) causano distruzione ossea e reazione infiammatoria, quindi edema. Di solito, con la risonanza magnetica è possibile differenziare: tumori hanno un aspetto disomogeneo, masse di tessuto, a differenza degli edemi “puliti” dove la struttura ossea rimane intatta. Tuttavia, all'inizio, una metastasi può sembrare un semplice edema (che non ha ancora distrutto completamente l'osso). Qualunque cosa L'edema osseo atipico per localizzazione o aspetto, in un paziente con una storia di cancro, sarà considerato metastasi fino a prova contraria. La conferma viene effettuata mediante biopsia. Va detto che la maggior parte dell'edema osseo I tumori lombari nelle persone senza cancro noto sono benigni e non si trasformano in cancro.

Sintomi e manifestazioni di edema osseo lombare
L'edema osseo lombare può passare inosservato quando è piccolo o localizzato in un'area non soggetta a carico, motivo per cui alcuni casi vengono scoperti casualmente durante la risonanza magnetica senza che il paziente se ne accorga dolori Tuttavia, nella maggior parte dei casi, l'edema è sintomatico e si manifesta come lombalgia persistente, avvertita in profondità nella parte bassa della schiena. Il dolore può verificarsi con il movimento, durante attività quotidiane (stare in piedi a lungo, piegarsi, sollevare pesi), ma anche a riposo, anche durante la notte – caratteristica comune negli edemi di origine infiammatoria o vascolare.
L'intensità del dolore varia, ma quando l'edema è attivo il disagio è sufficientemente grave da limitare i movimenti e la capacità di svolgere le normali attività. Molti pazienti accusano rigidità mattutina, che li costringe a "rilassarsi" prima di iniziare la giornata, e altri hanno bisogno di antidolorifici per dormire. Se l'edema si verifica a causa di una frattura vertebrale, il dolore lo è improvvisi, intensi e accentuati con qualsiasi movimento del tronco, mentre nel caso di edema causato da condizioni degenerative, i sintomi iniziano lentamente e diventano più fastidiosi con il passare del tempo.
Limitazione della mobilità
La limitazione della mobilità è un altro segno. Il paziente può avere difficoltà ad eseguire movimenti che sollecitano la zona lombare: piegarsi, torcere la vita, salire le scale o sollevare oggetti diventano dolorosi. Il riflesso naturale è quello di evitare questi movimenti, portando ad una certa rigidità della colonna lombare. A volte i muscoli paravertebrali si contraggono (si stringono involontariamente come una stecca naturale) perché dolore osseo, che contribuisce a rendere la schiena rigida.
A differenza dei problemi articolari, l’edema osseo non provoca gonfiore visibile alla schiena. Non vedremo un'infiammazione esterna (arrossamento, calore locale) perché tutto avviene all'interno della vertebra. Solo in situazioni molto gravi, se l'edema è accompagnato da un'infezione o da un tumore, possono comparire segni superficiali (deformazione della colonna vertebrale, ascesso paravertebrale palpabile). In generale, comunque, l'esame clinico rivela solo dolore alla palpazione dell'area e limitazione della mobilità.
Dolore radioso
Se l'edema osseo è associato ad un'altra lesione che colpisce i nervi (ad esempio, una concomitante ernia del disco o collasso di una vertebra su una radice nervosa), il paziente può anche avere sintomi neurologico. Questi includono dolore che si irradia alle gambe (sciatica), intorpidimento, formicolio o debolezza muscolare. Ma queste manifestazioni non sono causate direttamente dall'edema, ma dalla lesione ad esso associata. Fanno però parte del quadro clinico e indirizzeranno il medico ad ulteriori accertamenti.
Simptome generale
In caso di edema osseo dovuto a cause infettive compaiono sintomi sistemici: febbre, brividi, marcata stanchezza, perdita di peso. Se l'edema è dovuto a cause reumatologiche infiammatorie, può essere accompagnato da altri dolori articolazioni, eruzioni cutanee (psoriasi), infiammazioni oculari, ecc., a seconda della malattia di base. Ecco perché, durante la visita, il medico ti chiederà tutta la tua storia medica, per ricomporre il puzzle.
Un elemento interessante sull'evoluzione dei sintomi dell'edema osseo (soprattutto nella sindrome da edema midollare transitorio) è che essi tendono a seguire un ciclo in tre fasi:
- Fase I (primo mese): comparsa di dolore e disfunzione. Durante i primi 30 giorni circa dopo la comparsa dell'edema, il paziente avverte un dolore moderato che gradualmente rende difficile il normale utilizzo della schiena. Può iniziare zoppicare leggermente se si irradia dolore o evitare lo sforzo.
- Fase II (mesi 2-3): il dolore raggiunge la sua massima intensità. Tra i 30 e i 60 giorni i sintomi peggiorano, il dolore diventa intenso, a volte costante, e richiede farmaci regolari. È il tempo più lungo difficile, in cui l’attività è fortemente limitata. In questa fase molti vengono alle indagini e ricevono la diagnosi (se non già fatta).
- Fase III (prossimi mesi, fino a circa 6 mesi): i sintomi iniziano a regredire gradualmente. Il dolore diminuisce gradualmente in intensità e frequenza, consentendo la ripresa delle attività. In alcuni pazienti il miglioramento è veloce, in altri lento, ma la tendenza generale è quella di guarigione. Di solito, entro 3-6 mesi dall'esordio, un edema osseo primario si risolve quasi completamente, lasciando forse una leggera dolorabilità residua.
Questo modello di evoluzione è particolarmente vero per l’edema osseo primario (idiopatico). Se l’edema è mantenuto da una causa cronica (ad esempio una grave artrosi o un’infezione non trattata), ovviamente i sintomi non si si risolveranno spontaneamente a meno che tale causa non venga trattata. Ma anche in questi casi, con un trattamento adeguato, il dolore può migliorare notevolmente nel tempo.
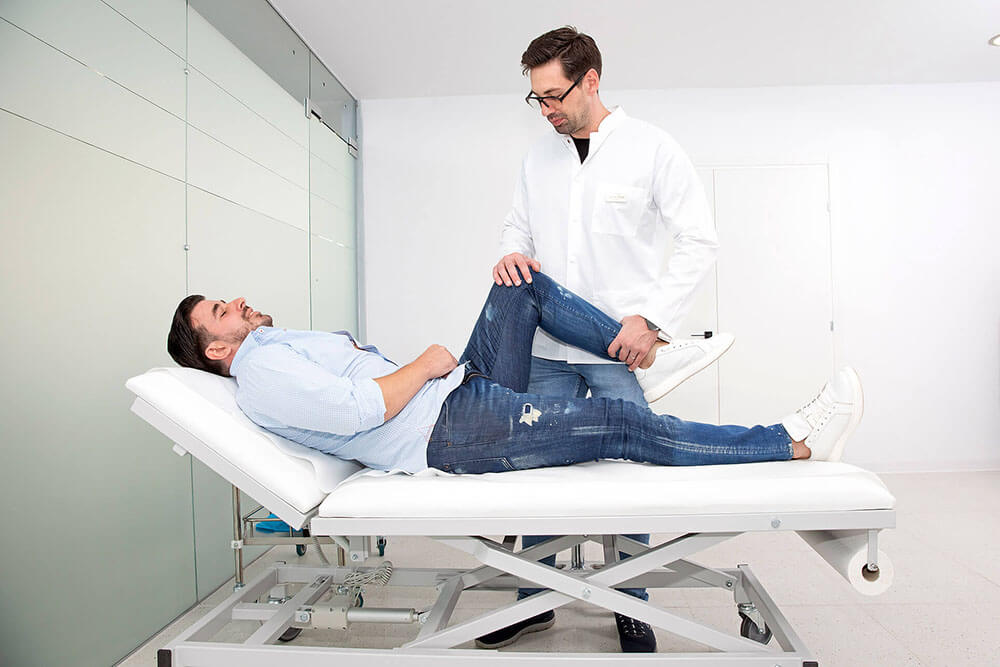
Diagnosi: come viene rilevato l'edema osseo lombare?
La diagnosi di edema osseo del rachide lombare viene stabilita principalmente mediante indagini per immagini, correlate con l'esame clinico e l'anamnesi del paziente. Ecco i soliti passaggi per valutarne uno caso:
- Visita medica iniziale: Il medico (medico di famiglia, internista o ortopedico) noterà i sintomi, in particolare il carattere del dolore lombare (quando è comparso, cosa lo aggrava, se si irradia, se c'è febbre o altro sintomi). Esaminerà la colonna vertebrale per verificare la mobilità, i punti dolenti alla palpazione e eventuali segni neurologici (riflessi, forza muscolare, sensibilità). Già in questa fase c'è il sospetto di edema l'osso può verificarsi se, ad esempio, il paziente ha una lombalgia molto intensa senza una causa evidente alla radiografia o all'esame clinico. Tuttavia, l’esame fisico di routine non può confermare né smentire la presenza di edema, ma è necessaria l'imaging avanzato.
- Radiografia della colonna lombare: spesso, come primo passo viene eseguita una semplice radiografia. Ciò può rivelare cambiamenti strutturali evidenti: osteofiti (becchi di pappagallo), dischi ristretti, fratture, allineamento anomalo (scoliosi, spondilolistesi). L'edema osseo in sé non è visibile su una radiografia perché la radiografia non rileva il fluido all'interno dell'osso. Tuttavia, se c'è una frattura o a distruzione ossea (come nel caso di infezioni o tumori), si osservano questi fenomeni e suggeriscono che è probabile che sia presente edema anche in quella sede. Le radiografie sono utili per escludere altre cause di lombalgia (ad esempio: artrosi avanzata, instabilità vertebrale).
- Risonanza magnetica (MRI): l'indagine chiave per la diagnosi di edema osseo è la risonanza magnetica della colonna lombare. La risonanza magnetica può “vedere” all'interno dell'osso, evidenziando i cambiamenti a livello midollo osseo. L'edema appare tipicamente come un'area iperintensa sulle sequenze STIR o T2 (cioè bianco brillante, segno di fluido) e ipointensa su T1 (più nera dell'osso normale, segno che il tessuto adiposo normale è stato sostituito da fluido). Questa combinazione è praticamente diagnostica per l'edema del midollo osseo. Il radiologo descriverà nel referto l’esatta dimensione e localizzazione dell’edema (ad esempio: “edema osso moderato a livello del piatto vertebrale superiore L4, esteso 5 mm sotto la placca terminale, associato a Modic I"). A volte alla risonanza magnetica viene somministrato un mezzo di contrasto (gadolinio) per verificare se l'area dell'edema è presente "carico" un edema semplice ha un certo schema di contrasto, mentre un tessuto tumorale ha uno schema diverso. Anche la risonanza magnetica è essenziale per individuare la causa dell'edema: può mostrare ernia del disco, infezione (attraverso cambiamenti nei tessuti circostanti e ascesso), tumore (attraverso masse tissutali), infiammazione articolare (attraverso la faccetta o sinovite sacroiliaca), ecc. Quindi con un solo test (non radiante e indolore), il medico potrà sia confermare la presenza di edema osseo sia ottenere preziosi indizi sulla sua origine.
- Scintigrafia ossea o PET-CT: in casi particolari vengono utilizzate queste indagini nucleari. La scintigrafia prevede l'iniezione di un tracciante radioattivo che viene fissato nelle aree con aumento del metabolismo osseo - l'edema osseo apparirà come un "punto" attivo. È sensibile ma non molto specifico (qualsiasi infiammazione o frattura sembra simile). La PET-CT, utilizzata maggiormente in oncologia, può distinguere meglio tra infiammazione e tumore, ma viene eseguito raramente per la colonna lombare, solo se si sospettano metastasi o infezioni estese.
- Esami di laboratorio: non esiste un esame del sangue in grado di "indovinare" la presenza di edema osseo. Ma, a seconda del contesto, il medico consiglierà test come emoleuca, VSH, proteina C-reattiva (indicatori di infezione/infiammazione), fattori reumatoidi o anticorpi (se si sospetta una malattia reumatologica), marcatori di riassorbimento osseo (nell'osteoporosi) o colture (se si sospetta un'infezione). Ad esempio, un VSH leucociti molto elevati e di grandi dimensioni, oltre a lombalgia, indicherebbero una spondilodiscite, rafforzando la necessità di una biopsia.
- Biopsia ossea: Come accennato in precedenza, la biopsia consiste nel prelevare un piccolo campione di osso o tessuto dalla vertebra interessata, con l'ausilio di uno speciale ago in anestesia locale (guidato da TC) o attraverso un intervento chirurgico minimo. La biopsia è indicata solo in caso di grave incertezza diagnostica. L'esame istopatologico della biopsia può confermare la presenza di un tumore, granuloma della tubercolosi, a infezioni batteriche ecc. Come accennato, il risultato raramente arriva con sorprese (la maggior parte degli edemi sono infiammatori, non cancerosi), ma quando ciò accade, è fondamentale orientare il trattamento corretto.
- Diagnosi differenziale: nel fare la diagnosi finale, i medici devono assicurarsi che la lombalgia del paziente sia effettivamente dovuta ad edema osseo e non ad altre cause concomitanti. Di ad esempio, un paziente può avere anche un'ernia del disco ed edema osseo; entrambi possono causare dolore. Correlando le immagini MRI con i sintomi, si decide quale sia la principale fonte del dolore. Altre diagnosi di escluse: fibromialgia, sindrome miofasciale (dolore muscolare), nevralgie, malattie viscerali che causano mal di schiena riflesso (renali, ginecologiche). Ma la presenza di edema alla risonanza magnetica, nel luogo in cui si trova il paziente localizza il dolore, è una forte argomentazione che tale edema sia clinicamente rilevante.
Nel contesto della lombalgia cronica, l'edema osseo (cambiamenti Modic) rappresenta un sottogruppo importante. La letteratura mostra che i pazienti con lombalgia che presentano Modic di tipo 1 (edema osseo) alla risonanza magnetica costituiscono circa il 40-50% di tutti coloro che soffrono di lombalgia cronica, a seconda dei criteri di selezione, mentre nella popolazione generale senza dolore questi cambiamenti si verificano in meno del 10% delle persone. Questo fatto sottolinea la stretta connessione tra edema vertebrale e lombalgia, anche se ancora dibattito se l'edema causi dolore o il dolore e l'infiammazione causi l'edema, l'associazione è chiara. Pertanto, il riscontro di edema osseo alla risonanza magnetica fornisce al paziente e al medico una spiegazione palpabile per questo la sofferenza provata ed è l'obiettivo di una strategia terapeutica.
Opzioni di trattamento per l'edema osseo lombare
Il trattamento dell’edema osseo nella colonna lombare ha due obiettivi principali: alleviare i sintomi (principalmente il dolore) e trattare la causa sottostante che ha portato all’edema. Il piano di trattamento sarà adattato alla diagnosi: ad esempio, l’approccio sarà diverso per l’edema post-traumatico rispetto all’edema da spondilite anchilosante o alla sindrome dell’edema osseo primario. In generale, il piano terapeutico prevede una combinazione di misure conservative (senza intervento chirurgico), farmaci e talvolta procedure interventistiche o chirurgiche, se necessarie nei casi gravi.
Misure di trattamento conservativo (senza intervento chirurgico)
Il trattamento dell'edema osseo lombare comprende diversi componenti conservativi, focalizzati sulla riduzione dell'infiammazione, sulla cura della colonna vertebrale e sulla stimolazione del naturale processo di guarigione. Nella fase acuta è consigliato riposo relativo – non a letto, ma evitando attività che aggravano il dolore, come sollevare carichi pesanti, stare prolungati nella stessa posizione o movimenti improvvisi di flessione e torsione. In alcuni In alcuni casi, soprattutto a seguito di un trauma, può essere indicato l'uso temporaneo di un corsetto lombare per ridurre il carico sulla vertebra interessata e fornire una stabilizzazione parziale.
Man mano che il dolore migliora, kinetoterapia diventa fondamentale per ripristinare la mobilità e rinforzare i muscoli di sostegno a la colonna. Esercizi controllati, guidati da uno specialista, mirano a migliorare la stabilità lombare attivando i muscoli addominali e paravertebrali (es: estensioni lombari leggere, plank, stretching tipo "gatto-cammello"). Contribuiscono inoltre al drenaggio degli edemi aumentando la circolazione locale. Il programma è personalizzato e adattato alla soglia di tolleranza: gli esercizi non devono causare dolore.
La fisioterapia aggiuntiva ha un ruolo importante nella riduzione del dolore: applicazione di calore o ghiaccio (a seconda della fase), elettrostimolazione (TENS), ultrasuoni terapeutici, laser a bassa frequenza e il massaggio terapeutico può ridurre le contrazioni muscolari e il disagio, creando un ambiente favorevole alla rigenerazione ossea.
La terapia ad onde d'urto extracorporee (ESWT), già utilizzata con successo nell'edema osseo del ginocchio e dell'anca, ha un potenziale promettente anche nella regione lombare. Stimolando l'osteogenesi e la crescita sistema vascolare locale, ESWT può accelerare la risoluzione dell’edema, soprattutto nei casi persistenti. Sebbene l'applicazione paravertebrale sia ancora in uso valutazione clinica, il metodo non è invasivo e ben tollerato.
Inoltre, l’uso temporaneo di dispositivi di protezione come cinture lombari, sedie ergonomiche, materassi ortopedici e cuscini speciali può ridurre la pressione sulla colonna lombare nella vita. giorno per giorno. Questi aggiustamenti, insieme alle terapie menzionate, aiutano a guarire l’edema e a prevenire le recidive.
Trattamento farmacologico
Trattamento farmacologico dell'edema osseo lombare ha il ruolo di ridurre il dolore e l'infiammazione, supportando la guarigione e la correzione delle ossa possibili carenze metaboliche.
Antidolorifici e antinfiammatori: il paracetamolo è spesso la prima scelta per il dolore lieve. Nei casi moderati o gravi, i farmaci antinfiammatori non steroidei (FANS) come ibuprofene, diclofenac, meloxicam o celecoxib, efficaci nel ridurre l'infiammazione ossea. Somministrati a breve termine e in dosi corrette, i FANS possono accelerare la risoluzione dell’edema. Per il dolore intenso o con una componente neuropatica, possono farlo aggiungere tramadolo, gabapentin o pregabalin. Nei casi refrattari il medico può consigliare infiltrazioni epidurali con corticosteroidi, che hanno un forte effetto antinfiammatorio, ma vanno usati con cautela perché rischi sistemici.
Vasodilatatori: nell'edema osseo di origine vascolare possono essere utilizzati vasodilatatori come la nifedipina, che migliora il flusso sanguigno osseo. In alcuni casi, soprattutto nella sindrome da edema transitorio o In caso di osteonecrosi precoce, viene somministrato iloprost per via endovenosa, un analogo della prostaciclina con effetti benefici sulla perfusione ossea e sul dolore. L'aspirina a basso dosaggio (75-100 mg/die) può essere indicata se c'è il rischio di microtrombosi.
Vitamina D e trattamento antiosteoporotico: è essenziale la correzione del deficit di vitamina D (di solito 1.000-2.000 UI/die, a seconda del livello sierico), insieme al calcio, se appropriato. Nei pazienti con nell'osteoporosi, i bifosfonati (alendronato, acido zoledronico) sono frequentemente indicati e possono accelerare il riassorbimento dell'edema, riducendo l'attività osteoclastica. In alcuni casi viene utilizzata anche la calcitonina (spray nasale). o iniezione) per il suo effetto analgesico e antiriassorbitivo.
Antibiotici: somministrati solo in caso di infezione confermata (ad esempio spondilodiscite, osteomielite). Il trattamento è specifico per l'agente patogeno: ad esempio, nella tubercolosi vertebrale viene seguito uno schema antitubercolare completo e nelle infezioni batteriche vengono utilizzati antibiotici per via endovenosa con uno spettro antistafilococcico. Rimane l'uso di antibiotici a lungo termine nell'edema degenerativo (Modic tipo I). controverso, essendo riservato a studi clinici e casi accuratamente selezionati.
Trattamento della malattia di base: se l'edema è secondario a una malattia infiammatoria (ad esempio, spondilite anchilosante, artrite reumatoide), è essenziale controllare la malattia con FANS, DMARD (ad esempio, metotrexato, sulfasalazina) o agenti biologici (anti-TNF, IL-17, ecc.). Il trattamento dell'infiammazione sistemica di solito determina anche la regressione dell'edema osseo visibile alla risonanza magnetica.
Interventi mininvasivi e chirurgici (nei casi più gravi)
Sebbene la maggior parte dei casi di edema osseo lombare risponda bene ai trattamenti conservativi, in alcune situazioni sono necessari procedure interventistiche, soprattutto quando il dolore persiste, edema è grave o esiste il rischio di collasso vertebrale.
La decompressione intraossea (esercitazione di scarico) è una tecnica utilizzata principalmente nell'edema associato all'osteonecrosi, inclusi alcuni casi vertebrali come la malattia di Kummell. La procedura consiste nel perforare piccoli canali nell'osso per ridurre la pressione interna e stimolare la formazione di nuovi vasi. Nelle forme degenerative semplici questa metodica viene utilizzata raramente, ma può essere indicata se l'edema è massivo e la vertebra è instabile.
La vertebroplastica e la cifoplastica sono opzioni minimamente invasive raccomandate nelle fratture vertebrali dolorose, soprattutto nei pazienti con osteoporosi. Il medico inietta il cemento osseo nella vertebra interessata attraverso un ago inserito per via transcutanea, stabilizzando l’osso e riducendo il dolore. La cifoplastica prevede anche l'uso di un palloncino per correggere parzialmente l'abbassamento della vertebra. Entrambe le procedure vengono eseguite rapidamente e hanno un effetto analgesico immediatamente.
La fusione spinale (spondilodesi) è riservata ai casi gravi con instabilità vertebrale ed edema persistente associato a dolore cronico. Il chirurgo rimuove il disco interessato e fissa le vertebre vicine aste e viti, eliminando il movimento nella zona interessata. Si tratta di un intervento importante, utilizzato solo quando tutte le altre opzioni sono state esaurite.
Lo sbrigliamento chirurgico e il drenaggio sono necessari nell'edema causato da infezioni ossee o ascessi. L'intervento può essere minimamente invasivo (guidato da immagini) o aperto, con stabilizzazione vertebrale se l'infezione a struttura ossea distrutta. Nei casi oncologici, il trattamento chirurgico può includere la resezione del tumore, il curettage e la cementazione dell'area interessata per ridurre il dolore e prevenire il collasso osseo.
Va sottolineato che per la stragrande maggioranza dei pazienti con edema osseo lombare non sarà necessario un intervento chirurgico. Le procedure di cui sopra sono riservate a casi complicati. Progressi attuali nella comprensione di questo ha anche portato alla luce nuove terapie non invasive che possono accelerare la guarigione, una delle quali è l’ossigenoterapia iperbarica, di cui parleremo in dettaglio nel prossimo capitolo.
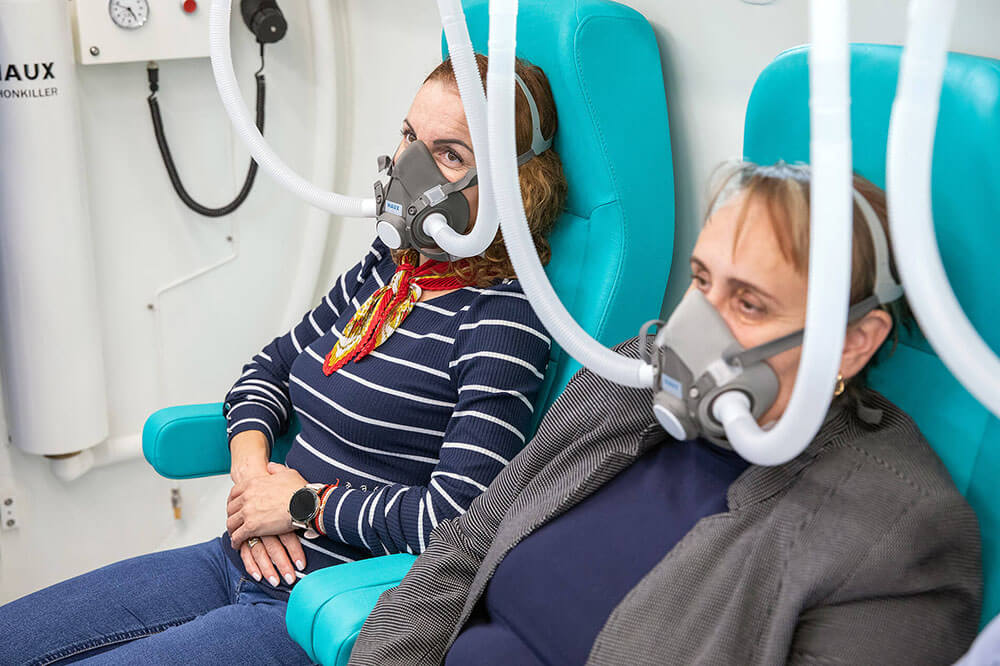
Ossigenoterapia iperbarica nell'edema osseo lombare
Nell'ambiente iperbarico (di solito a una pressione di 2-3 atmosfere), il sangue può dissolvere una quantità di ossigeno molto maggiore del normale. In pratica il plasma diventa molto ricco di ossigeno, che ne arriva così in abbondanza più efficacemente nei tessuti, anche dove la circolazione è scarsa. Inoltre, l'aumento della pressione ha un effetto diretto sulla riduzione dell'edema (riduce il volume dei gas e dei liquidi in eccesso, secondo la legge Boyle) e diminuisce l'infiammazione e il dolore. Durante uno tipiche sedute di ossigenoterapia iperbarica, il paziente siede in una stanza sigillata, respirando ossigeno al 100% per circa 120 minuti, ad una pressione di 2-2,5 atmosfere, comprese le pause di decompressione.
Per l'edema osseo lombare, l'ossigenoterapia iperbarica presenta numerosi vantaggi teorici e pratici:
- Aumento dell’ossigenazione ossea: l’osso normalmente ha meno vascolarizzazione rispetto ad altri organi, quindi apportare un surplus di ossigeno aiuta le cellule ossee (osteoblasti, osteoclasti) e le cellule midollo osseo per funzionare in modo ottimale. L’ossigeno stimola il metabolismo locale e i processi di guarigione – favorisce la formazione di nuovo tessuto osseo e il riassorbimento delle aree colpite. Un studiu in vivo hanno dimostrato che la terapia iperbarica stimola la produzione di fattori della crescita di HIF-1 (fattore 1 inducibile dall’ipossia), che a sua volta innesca la cascata di riparazione dei tessuti.
- Angiogenesi (formazione di nuovi vasi): il tessuto osseo affetto da edema soffre spesso di perfusione inadeguata. La terapia iperbarica "forza" l'ossigeno a diffondersi in profondità nei tessuti e ne favorisce la nuova formazione vasi sanguigni nella zona lesionata. Quanto più velocemente compaiono nuovi capillari, tanto più viene ripristinato il normale apporto di nutrienti e ossigeno alle ossa, accelerando la guarigione.
- Riduzione dell'infiammazione e dell'edema: L'ambiente iperbarico ha un effetto antinfiammatorio; nei pazienti trattati con ossigeno sono stati osservati livelli ridotti di mediatori dell’infiammazione come TNF-α e interleuchina-6 iperbarico per osteonecrosi. Inoltre, l’ossigeno iperbarico combatte l’eccessivo stress ossidativo modulando i radicali liberi (paradossalmente, sebbene fornisca ossigeno extra, a lungo termine riduce l’infiammazione ossidativo). Molte persone riferiscono anche una riduzione del dolore dopo poche sedute, probabilmente attraverso una diminuzione della pressione interstiziale nell'osso (diminuisce l'edema) e un effetto diretto sui recettori nocicettivo.
- Efficacia clinicamente provata: sebbene sia una terapia relativamente recente per l'edema osseo, esistono studi e casi clinici che ne supportano l'efficacia. Uno studio pubblicato sulla rivista Medicine (Baltimora) dentro Il 2023 ha concluso che l'ossigenoterapia iperbarica è un'opzione terapeutica efficace per l'edema del midollo osseo, con conseguente guarigione più rapida rispetto a nessun trattamento e nessun effetto effetti negativi significativi. Ottimi risultati sono stati ottenuti anche per l’edema osseo del ginocchio (sindrome dell’edema midollare): in uno studio retrospettivo, l’81–88% dei pazienti con l'osteonecrosi precoce trattata con ossigeno iperbarico ha mostrato una guarigione completa alla risonanza magnetica rispetto solo al 17% nel gruppo di controllo senza HBOT. E ad un follow-up di circa 11 anni, il 93% di questi pazienti hanno mantenuto l'articolazione senza richiedere una protesi, evidenziando l'effetto duraturo della terapia. In un altro studio comparativo su pazienti con edema osso del ginocchio per cause degenerative, nel gruppo trattato con aspirina + bifosfonati + terapia iperbarica è stata riscontrata una riduzione dell'area dell'edema alla RM del 35%, contro una riduzione solo del 5% in quelli trattati solo con farmaci, senza ossigenoterapia iperbarica. In sostanza, l’aggiunta della terapia iperbarica ha accelerato significativamente il riassorbimento dell’edema. Questi risultati nell’ortopedia del ginocchio e dell’anca sono incoraggianti e può essere estrapolato alla colonna lombare, dove i meccanismi di guarigione ossea sono simili.
L'ossigenoterapia iperbarica sta diventando sempre più accessibile in Romania, ma è essenziale che questo trattamento venga effettuato in un centro accreditato che rispetti i più alti standard di sicurezza. La Clinica Iperbarica è tra le poche unità specializzate nella medicina iperbarica, offrendo ai pazienti non solo una delle camere iperbariche più moderne del Paese, ma anche uno staff medico con formazione specifica e una valutazione rigorosa prima, durante e dopo il completamento del trattamento. La scelta di un tale centro è essenziale per l'efficacia e la sicurezza della terapia.
Inoltre, l'ambulatorio Hyperbarium sottolinea l'approccio multidisciplinare: la terapia iperbarica è integrata con le altre cure necessarie (fisioterapia, medicazioni, consulenza ortopedica o reumatologica), in modo che il paziente abbia un piano di trattamento completo per l'edema osseo lombare. In sostanza la terapia iperbarica non sostituisce le altre terapie, ma le potenzia. Ad esempio, un paziente può seguire in sedute parallele di fisioterapia e ossigeno iperbarico, ottenendo così benefici sia meccanici che biologici nella guarigione ossea.
Conclusioni e consigli per i pazienti
Sebbene la maggior parte dei casi di edema osseo lombare siano trattati in modo conservativo, in circa il 10-15% dei casi è necessario un trattamento interventistico, soprattutto quando il dolore persiste o esiste il rischio di collasso vertebrale. In Romania, l'incidenza delle fratture vertebrali osteoporotiche è in aumento, colpendo oltre 25.000 de persoane anual, soprattutto le donne sopra i 65 anni.
Pertanto, l'edema osseo lombare può sembrare allarmante, ma in realtà è un segnale di avvertimento, non una condanna. Con un trattamento corretto e tempestivo, la maggior parte dei pazienti guarisce completamente. L'importante è farlo identifichiamo la causa: può essere un trauma, una discopatia o un problema metabolico, come l'osteoporosi, patologia che colpisce oltre 1 milione di rumeni, la maggior parte dei quali donne dopo la menopausa. Il trattamento varia dal riposo e dalla fisioterapia alle moderne procedure come l'ossigeno iperbarico o la vertebroplastica.
In Romania, il mal di schiena è una delle cause più comuni di assenza per malattia e la mancanza di un intervento tempestivo può peggiorare la situazione.
Ascolta il tuo corpo, segui il piano medico, vai alle sedute di fisioterapia e non esitare a chiedere un secondo parere. Con il supporto della giusta equipe medica, come quella dell'Iperbario, e con persistenza, puoi tornare a una vita attiva e senza dolore.




