Articolo rivisto da: Dr. Sturz Ciprian, Dr. Tîlvescu Cătălin e Dr. Alina Vasile
Articolo aggiornato il: 04-11-2024
Piede Diabetico - Cos'è, Cause, Sintomi e Trattamento
- Che cos'è il piede diabetico?
- Quali sono le cause del piede diabetico?
- Quali sono i sintomi del piede diabetico?
- Come si manifesta il piede diabetico?
- Quali sono le predisposizioni / i fattori di rischio per il piede diabetico?
- Come viene diagnosticato il piede diabetico?
- Quali sono i trattamenti per il piede diabetico?
- Complicanze che possono comparire nel piede diabetico
- Metodi di prevenzione per il piede diabetico?
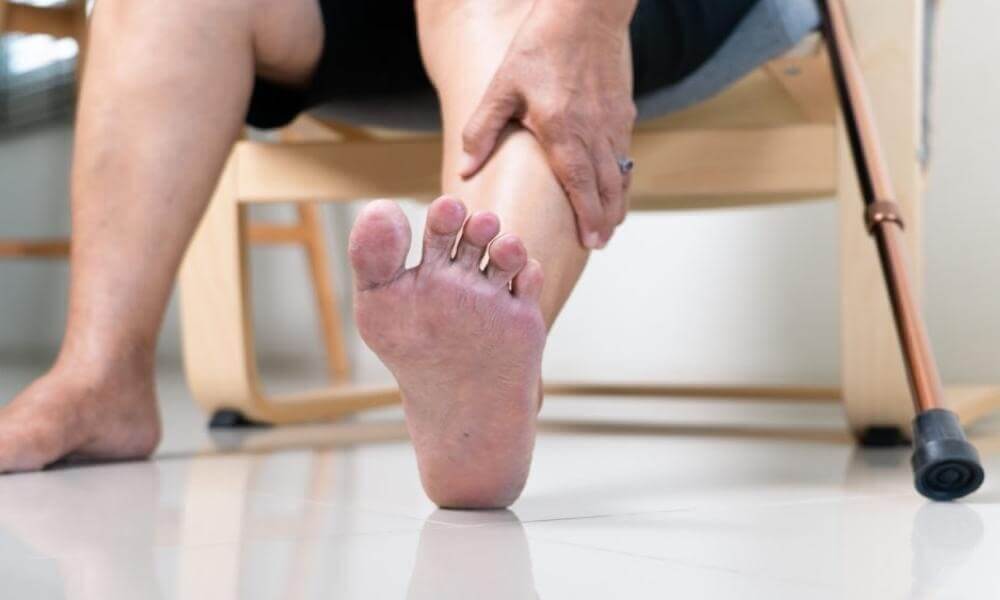
Che cos'è il piede diabetico?
Il piede diabetico è una grave complicanza del diabete, caratterizzata da lesioni e infezioni a livello dei piedi. Il diabete può colpire i nervi, riducendo la sensibilità al dolore e alle ferite, così che una persona con diabete può non avvertire anche una piccola lesione. Inoltre, il diabete compromette la circolazione del sangue, rallentando la guarigione delle ferite.
Per esempio, una piccola vescica provocata da scarpe non adatte può passare inosservata e, a causa della cattiva circolazione, guarire con difficoltà. I batteri possono infettare la ferita, portando a ulcerazioni o persino a cancrena, dove il tessuto muore per mancanza di sangue.
Ogni 30 secondi, una persona subisce un'amputazione del piede a causa delle complicanze del diabete. Secondo gli specialisti, i problemi del piede diabetico rappresentano la causa più comune di ricovero ospedaliero nei pazienti con diabete mellito, ma anche una delle principali cause di amputazione dell'arto inferiore. Poiché la circolazione verso gli arti inferiori è deficitaria, in queste aree arriva meno ossigeno. In sua assenza, la guarigione delle infezioni e delle ulcerazioni è ostacolata.
Quali sono le cause del piede diabetico?
Il piede diabetico compare quando il diabete colpisce i piedi attraverso due meccanismi principali: neuropatia diabetica e circolazione sanguigna deficitaria.
- Neuropatia diabetica: È un danno dei nervi causato da livelli elevati di zucchero nel sangue. Quando i nervi sono colpiti, le sensazioni ai piedi, come dolore, temperatura o tatto, diminuiscono o scompaiono. Per questo motivo, una persona con diabete può non avvertire un taglio, una vescica o un'altra lesione minore al piede.
- Circolazione sanguigna deficitaria: Il diabete può colpire anche i vasi sanguigni, soprattutto quelli piccoli a livello dei piedi, riducendo il flusso sanguigno. Una circolazione scarsa significa che i piedi non ricevono abbastanza ossigeno e nutrienti necessari per la guarigione delle ferite. Di conseguenza, una piccola ferita può guarire molto difficilmente o per niente.
La combinazione tra neuropatia diabetica e circolazione sanguigna deficitaria fa sì che le piccole ferite passino inosservate e guariscano lentamente. Queste ferite possono infettarsi facilmente. Se l'infezione non viene trattata in tempo, può diffondersi e portare a ulcerazioni severe o persino a cancrena, che è la morte del tessuto.
Quali sono i sintomi del piede diabetico?
I principali sintomi del piede diabetico sono i segni che i pazienti avvertono direttamente e possono variare da lievi a severi. Questi sintomi indicano che possono comparire complicanze e richiedono un'attenzione speciale per prevenire problemi più gravi. I pazienti con diabete dovrebbero essere consapevoli dei seguenti sintomi:
- Perdita della sensibilità è uno dei primi segni del piede diabetico. Compare a causa della neuropatia diabetica, che colpisce i nervi periferici. Le persone con questa condizione possono avvertire intorpidimento o formicolio ai piedi e alle dita. Per esempio, puoi camminare scalzo e calpestare un oggetto appuntito senza sentire immediatamente dolore. Questo è pericoloso, perché le ferite possono passare inosservate e non trattate, il che porta a complicanze serie.
- Dolore: Anche se il diabete può ridurre la sensazione di dolore, alcuni pazienti avvertono un disagio significativo. Questo dolore può variare da lieve a severo e compare spesso di notte, disturbando il sonno. Il dolore può essere descritto come bruciore, puntura o sensazione di scossa elettrica. Può essere costante o intermittente, e molte volte è difficile da gestire senza aiuto medico. Il paziente può avvertire intorpidimento, formicolio o avere una capacità ridotta di percepire il dolore o i cambiamenti di temperatura a livello dei piedi.
- Pelle secca e screpolata è un problema comune nelle persone con diabete. Può comparire perché i nervi che controllano le ghiandole sudoripare sono colpiti, e i piedi non sudano più normalmente. La pelle diventa secca, fragile e può screpolarsi facilmente, soprattutto nelle zone ad alta pressione, come i talloni. Le screpolature possono essere profonde e dolorose e, se non trattate, possono portare a infezioni.
- Cambiamenti del colore della pelle sono un indicatore visibile dei problemi circolatori. La pelle può diventare pallida, bluastra o rossa. Un colore pallido o bluastro indica una circolazione del sangue deficitaria, il che significa che i tessuti non ricevono abbastanza ossigeno e nutrienti. La pelle rossa può indicare infiammazione o un'infezione localizzata. Questi cambiamenti di colore sono segni chiari che il piede non riceve cure adeguate e richiede valutazione medica immediata.
I sintomi del piede diabetico possono variare da una persona all'altra. A volte, i pazienti possono avere complicanze gravi anche in assenza di sintomi evidenti. Pertanto, è importante che le persone con diabete ispezionino regolarmente i piedi e prestino maggiore attenzione alla presenza di lesioni o infiammazioni. Poiché il sistema immunitario delle persone che soffrono di diabete è indebolito, esse sono predisposte alle infezioni, perché il glucosio favorisce la moltiplicazione dei microbi. Così, un'infezione del piede ha un rischio aumentato di complicanze.
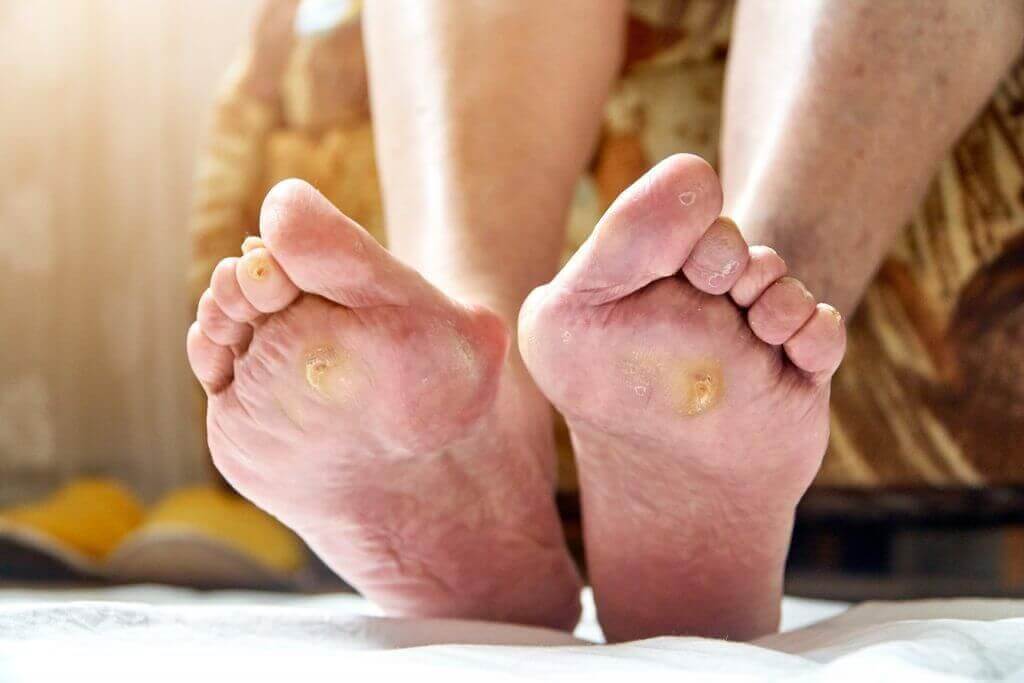
Come si manifesta il piede diabetico?
Le manifestazioni sono i segni oggettivi e visibili della malattia, che possono essere osservati sia dal paziente sia dal medico. Queste includono modifiche fisiche e strutturali a livello dei piedi. Le manifestazioni del piede diabetico includono:
- Ferite e ulcerazioni che non guariscono: Le lesioni aperte, come le ulcerazioni, compaiono frequentemente e guariscono molto lentamente a causa della cattiva circolazione e dell'immunità compromessa.
- Infezioni persistenti: I piedi possono sviluppare infezioni severe, manifestate da arrossamento, gonfiore e secrezioni purulente, difficili da trattare e che possono richiedere interventi medici urgenti.
- Modifiche strutturali del piede: Deformazioni, come dita a martello o allineamenti anomali delle dita, possono comparire a causa dello squilibrio muscolare e della pressione anomala su determinate aree. ( il cosiddetto piede diabetico di Charcot, con deformazioni degenerative delle articolazioni del piede, come complicanza tardiva del diabete, oggi riscontrata quasi esclusivamente nei pazienti diabetici. ).
- Pelle assottigliata e fragile: La pelle diventa molto sottile e fragile, predisposta a rotture e lesioni.
- Cancrena: Nei casi gravi, la mancanza di circolazione e le infezioni possono portare alla morte del tessuto, conosciuta come cancrena, che può richiedere amputazione.
- Calli e duroni: Lo sfregamento costante e la pressione su determinate aree portano alla formazione di calli e duroni.
Quali sono le predisposizioni / i fattori di rischio per il piede diabetico?
Il piede diabetico può colpire qualsiasi persona con diabete, ma alcune condizioni e comportamenti aumentano il rischio di sviluppare questa complicanza. Ecco quali sono i principali fattori di rischio:
- Scarso controllo glicemico: Le persone che non controllano bene i livelli di zucchero nel sangue sono più predisposte a complicanze nervose e vascolari.
- Neuropatia periferica: Il danno ai nervi periferici causato dal diabete può portare alla perdita di sensibilità nei piedi, aumentando il rischio di ferite e ulcerazioni che passano inosservate
- Durata del diabete: Quanto più a lungo una persona vive con il diabete, tanto più aumenta il rischio di sviluppare neuropatia e problemi circolatori.
- Fumo: Il fumo influisce sulla circolazione sanguigna e può aggravare le complicanze del diabete, incluso il piede diabetico.
- Arteriopatia periferica: La circolazione sanguigna deficitaria a livello dei piedi, dovuta ad arterie ristrette o bloccate, aumenta il rischio di ulcerazioni e infezioni.
- Obesità: L'eccessivo peso corporeo può esercitare pressione aggiuntiva sui piedi, aumentando il rischio di ferite e ulcerazioni.
- Igiene dei piedi: Una cura inadeguata dei piedi, inclusa la trascuratezza di tagli e vesciche, può aumentare il rischio di infezioni e complicanze.
- Calzature inadeguate: Indossare scarpe che non si adattano correttamente o che provocano sfregamento può portare a ferite e vesciche, pericolose per le persone con diabete.
- Ipertensione arteriosa: La pressione arteriosa elevata può influenzare la circolazione e la salute vascolare, aggravando il rischio di problemi a livello dei piedi.
- Età: Le persone più anziane hanno un rischio maggiore di sviluppare complicanze legate al diabete, incluso il piede diabetico.
- Storia di ulcerazioni o amputazioni: Le persone che hanno avuto in precedenza ulcerazioni ai piedi o amputazioni hanno un rischio maggiore di sviluppare nuove ulcerazioni e infezioni.
- Attività fisica limitata: La mancanza di movimento può portare a cattiva circolazione e a indebolimento dei muscoli, contribuendo ai problemi dei piedi.
- Consumo eccessivo di alcol: L'alcol può contribuire alla neuropatia e al danno vascolare, aumentando il rischio di ulcerazioni e infezioni.
- Sesso: Gli uomini con diabete hanno una probabilità maggiore di sviluppare ulcerazioni ai piedi rispetto alle donne.
Come viene diagnosticato il piede diabetico?
La diagnosi del piede diabetico implica diverse fasi e test per valutare lo stato dei piedi, la circolazione sanguigna e l'integrità dei nervi. Ecco i principali metodi utilizzati:
1. Esame fisico: Il medico esaminerà visivamente i piedi per identificare eventuali ferite, ulcerazioni, calli, deformità o segni di infezione. Verranno controllate anche le unghie per individuare possibili infezioni fungine o deformità.
2. Valutazione della sensibilità nervosa:
- Test con monofilamento: Uno strumento sottile e flessibile (monofilamento) viene applicato su diversi punti del piede per verificare la sensibilità al tatto. Se il paziente non percepisce il monofilamento, questo indica neuropatia.
- Diapason: Un diapason vibrante viene posizionato sulle prominenze ossee del piede per testare la sensibilità alle vibrazioni.
- Test con ago: Uso di un ago sottile per testare la reazione al dolore.
3. Valutazione del flusso sanguigno:
- Palpazione del polso: Il medico controllerà il polso nelle arterie del piede (arteria tibiale posteriore e arteria dorsale del piede) per valutare la circolazione sanguigna.
- Indice caviglia-braccio (ABI): Un test che confronta la pressione arteriosa alla caviglia con quella al braccio per rilevare l'arteriopatia periferica.
- Ecografia Doppler: Un metodo di imaging che usa onde sonore per valutare il flusso sanguigno nelle arterie del piede.
4. Test di imaging:
- Radiografie: Utilizzate per verificare la struttura ossea e rilevare eventuali deformità o infezioni ossee.
- RMN (risonanza magnetica nucleare): Può essere utilizzata per rilevare dettagli più fini delle strutture del piede, inclusi tessuti molli e ossa, e per valutare l'estensione di un'infezione.
- TC Angio (Angiografia TC) è un'indagine di imaging avanzata che utilizza la tomografia computerizzata (TC) per visualizzare i vasi sanguigni in diverse parti del corpo. La procedura comporta l'iniezione nel sangue di un mezzo di contrasto a base di iodio, che consente di ottenere immagini dettagliate di arterie e vene. Questa tecnica viene utilizzata per diagnosticare e valutare diverse patologie vascolari, come aneurismi, stenosi, occlusioni o malformazioni vascolari.
5. Test di laboratorio:
- Esami del sangue: Possono includere il controllo dei livelli di glucosio e dell'emoglobina glicata (HbA1c) per valutare il controllo del diabete.
- Colture delle ferite: Se sono presenti ulcerazioni o infezioni, può essere prelevato un campione per identificare i batteri coinvolti e stabilire il trattamento adeguato.
6. Valutazione funzionale del piede:
- Test del cammino: Il medico può osservare la camminata del paziente per rilevare eventuali anomalie o problemi di equilibrio.
- Valutazione delle calzature: Verrà verificato se le scarpe del paziente sono adeguate e non causano lesioni aggiuntive.
La diagnosi precoce del piede diabetico è essenziale per prevenire complicanze gravi, come ulcerazioni severe e amputazioni. I pazienti con diabete dovrebbero effettuare controlli regolari dal medico per monitorare la salute dei piedi e rilevare tempestivamente eventuali problemi.
Quali sono i trattamenti per il piede diabetico?
Il trattamento del piede diabetico è personalizzato per ogni paziente, in base allo stadio della malattia. Il piano terapeutico è stabilito da un'équipe di specialisti, che include un diabetologo, un chirurgo, un ortopedico, un radiologo e un dietista.
Il trattamento ha tre direzioni principali:
- Controllo glicemico: Mantenere il livello di zucchero nel sangue entro limiti normali per prevenire l'ulteriore deterioramento di nervi e vasi sanguigni.
- Trattamento delle ulcerazioni: Cura e trattamento corretti delle ulcerazioni per prevenire un deterioramento grave, come infezioni che potrebbero portare all'amputazione.
- Interventi chirurgici: Nei casi severi, quando i trattamenti non invasivi non sono sufficienti, si ricorre a procedure chirurgiche per prevenire complicanze e salvare il piede.
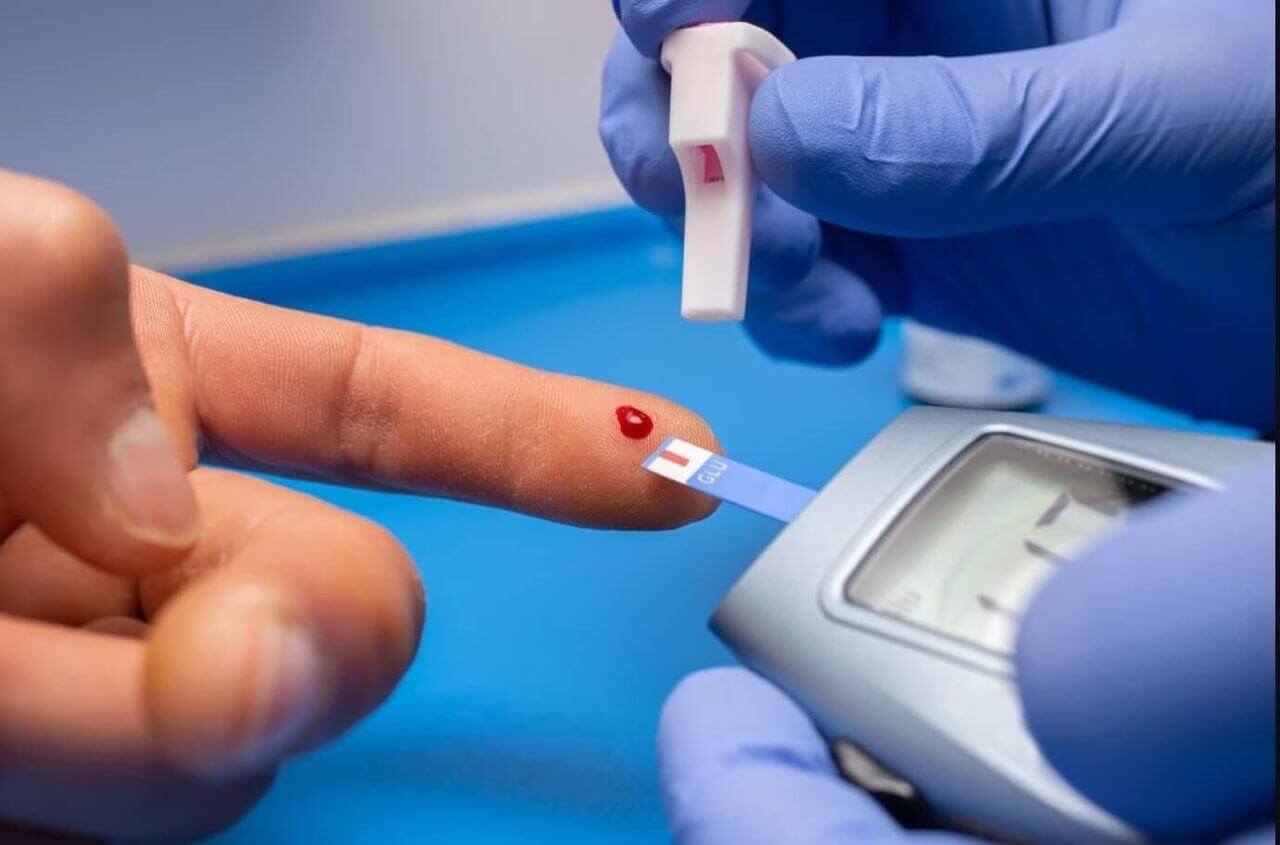
1. Controllo glicemico:
Il controllo glicemico è essenziale nel trattamento del piede diabetico per prevenire il deterioramento di nervi e vasi sanguigni. Questo si realizza attraverso il monitoraggio regolare della glicemia, la somministrazione di insulina o farmaci antidiabetici orali, il mantenimento di una dieta equilibrata, esercizio fisico regolare e gestione dello stress.
I dispositivi di monitoraggio continuo della glicemia (CGM) permettono la misurazione costante del livello di zucchero nel sangue, offrendo dati in tempo reale per aiutare nella gestione efficace del diabete. Alcuni dei dispositivi CGM più noti sono quelli prodotti da Dexcom o Abbot.
Esistono anche pompe di insulina che somministrano in modo continuo e automatico insulina ai diabetici, in base alle necessità individuali di ogni paziente, all'attività fisica e all'apporto alimentare. Tra i maggiori produttori ci sono Medtronic, Tandem Diabetes Care, Insulet Corporation e Roche.
Oltre al controllo glicemico, anche l'educazione del paziente e l'assistenza medica periodica sono cruciali per l'adattamento della terapia e il monitoraggio dei progressi. Insieme, queste misure aiutano a mantenere il livello di zucchero nel sangue entro limiti normali, riducendo il rischio di complicanze gravi e favorendo la guarigione del piede diabetico.
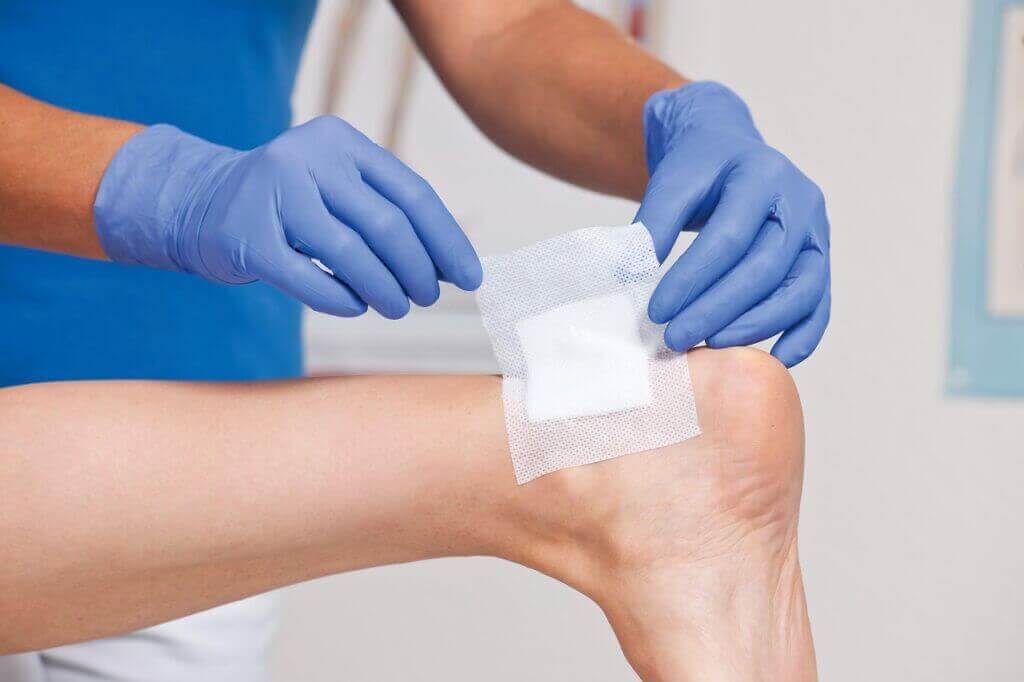
2. Trattamento delle ulcerazioni:
Il trattamento delle ulcerazioni nel piede diabetico è un processo complesso che coinvolge diversi metodi e tecniche per promuovere la guarigione e prevenire complicanze gravi.
- Debridement è un passaggio essenziale nel trattamento delle ulcerazioni e comporta la rimozione del tessuto necrotico o morto dalla ferita. Questo processo riduce il rischio di infezione e permette al tessuto sano di rigenerarsi. Il debridement può essere eseguito con metodi chirurgici, meccanici, enzimatici o autolitici, in base alla natura e alla gravità della ferita.
- Antibiotici: Nel caso in cui le ulcerazioni siano infette, gli antibiotici sono essenziali. Il trattamento può includere somministrazione di antibiotici per via orale o endovenosa, in base alla gravità dell'infezione. Nei casi severi, il paziente può richiedere ricovero per ricevere trattamento endovenoso e monitoraggio attento.
- Medicazioni speciali: L'utilizzo di medicazioni adeguate è cruciale per mantenere un ambiente ottimale di guarigione. Le medicazioni idrocolloidali, gli alginati e quelle impregnate d'argento sono frequentemente utilizzate per mantenere la ferita umida, assorbire l'eccesso di essudato e prevenire infezioni. Queste medicazioni vengono cambiate periodicamente dal personale medico per valutare il progresso della guarigione e adattare il trattamento.
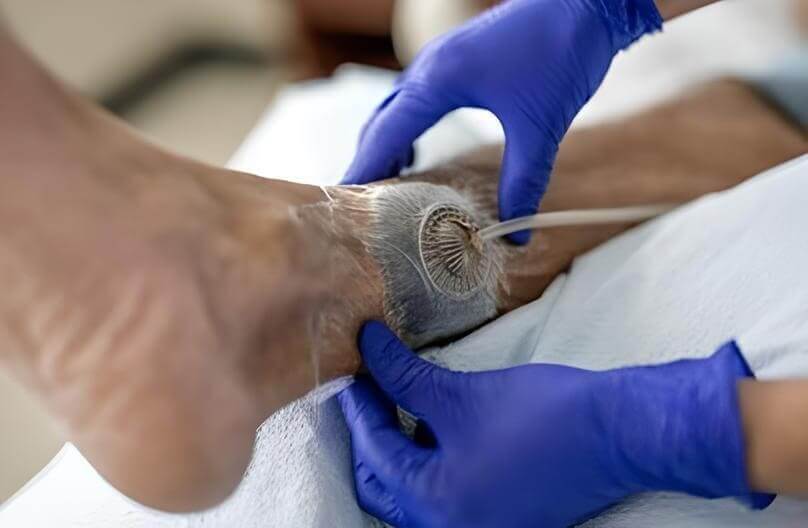
- Terapia a pressione negativa: Utilizza il vacuum per promuovere la guarigione delle ferite. Una medicazione speciale viene applicata e sigillata sulla ferita, poi un dispositivo a vuoto estrae i liquidi, riducendo infiammazione e rischio di infezione. Questo migliora la circolazione del sangue, stimola la crescita di nuovo tessuto e accelera la guarigione di ferite acute, croniche e complesse.
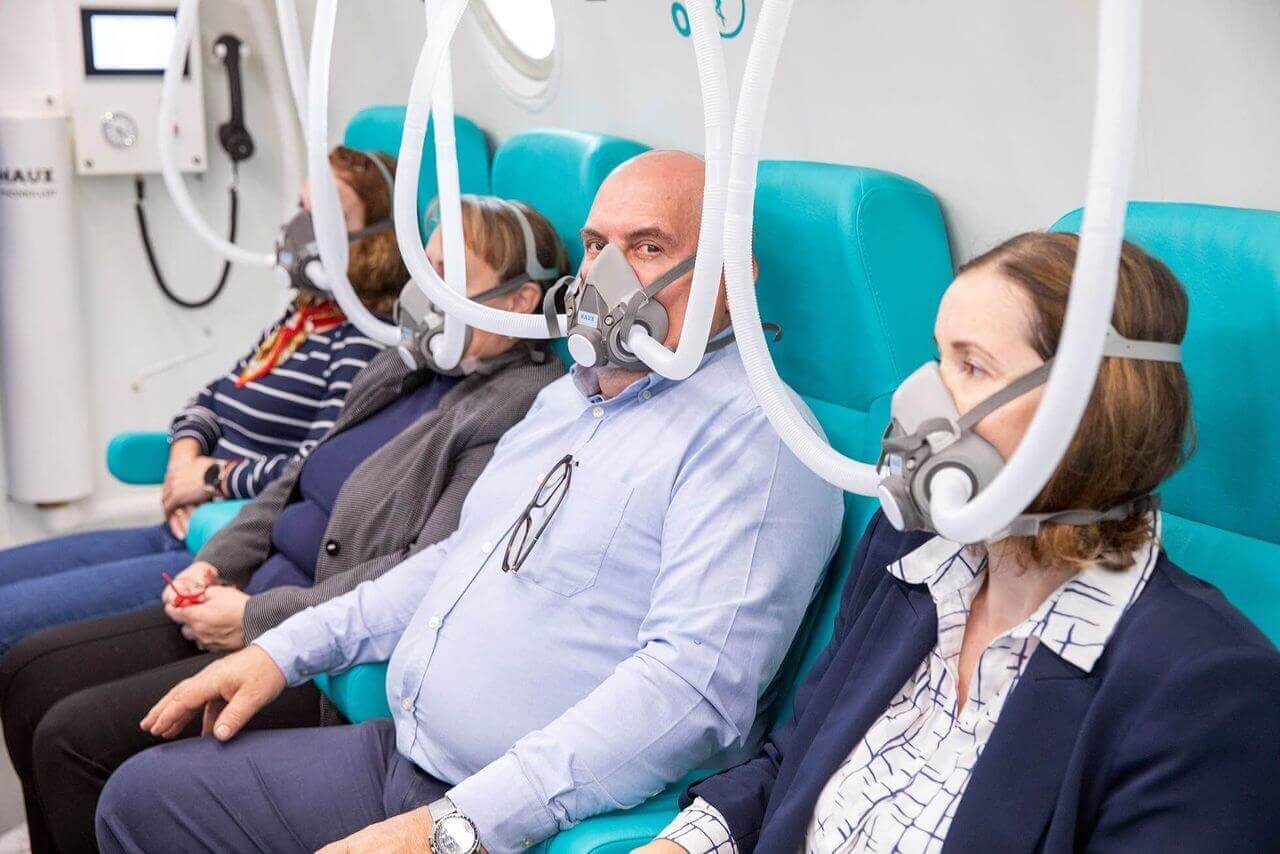
- La terapia con ossigeno iperbarico comporta la respirazione di ossigeno puro in una camera pressurizzata. Questo trattamento aumenta il livello di ossigeno nel sangue, il che può accelerare il processo di guarigione delle ferite. Il paziente viene posto in una camera speciale dove la pressione atmosferica è aumentata di 2-3 volte rispetto al normale, permettendo così all'ossigeno di penetrare più in profondità nei tessuti colpiti.
La terapia con ossigeno iperbarico non è un metodo nuovo, ma negli ultimi anni il suo utilizzo per il trattamento del piede diabetico è cresciuto, man mano che sempre più studi ne hanno evidenziato i benefici. L'accesso a questa terapia può tuttavia variare in funzione della regione e dell'infrastruttura medica disponibile. In alcuni paesi è integrata negli standard di cura per i pazienti con piede diabetico, mentre in altri può essere considerata solo un'opzione supplementare o di ultima istanza.
Uno studio pubblicato su DiabetesJournals.org ha confrontato gli effetti della terapia con ossigeno iperbarico con quelli della cura standard delle ferite del piede diabetico su 100 pazienti che non avevano risposto a un mese di trattamento adeguato. Così, è stato osservato un tasso di guarigione del 66% dopo le sedute di terapia iperbarica.
Inoltre, solo il 16% dei pazienti che hanno seguito questa terapia ha successivamente richiesto interventi di innesto o debridement, rispetto al 100% dei pazienti che non hanno beneficiato di ossigeno iperbarico. Per quanto riguarda il tasso di amputazione degli arti inferiori, è stato solo dell'8%, rispetto all'82% nel caso dei trattamenti classici.
Una seduta di terapia può durare fino a 3 ore e si svolge nella camera iperbarica, dove il paziente sta con una maschera di ossigeno sul viso attraverso cui respira ossigeno puro al 100%.
In Romania, l'adozione della terapia con ossigeno iperbarico è in crescita, ed è disponibile in alcuni centri medici specializzati. Un esempio notevole è la clinica Hyperbarium, che è uno dei centri di medicina iperbarica più avanzati e moderni della Romania. Questa clinica offre trattamenti di ultima generazione per i pazienti con piede diabetico, utilizzando tecnologia all'avanguardia e apparecchiature ad alte prestazioni. Leggi di più su come funziona la terapia iperbarica, su come agisce specificamente nel caso del piede diabetico oppure prenota una consulenza.
3. Interventi chirurgici nel trattamento del piede diabetico
Gli interventi chirurgici diventano necessari nel trattamento del piede diabetico quando i metodi non invasivi non sono sufficienti per gestire ulcerazioni e complicanze associate. L'obiettivo principale di questi interventi è salvare il piede e prevenire l'amputazione, offrendo allo stesso tempo una migliore qualità della vita ai pazienti. Ecco una descrizione dettagliata dei principali tipi di interventi chirurgici utilizzati:
Bypass arterioso
Il bypass arterioso è una procedura chirurgica attraverso la quale viene creato un nuovo percorso per il flusso sanguigno, aggirando le arterie bloccate o ristrette. Questo si realizza usando un innesto (di solito un vaso sanguigno sano prelevato da un'altra parte del corpo) per reindirizzare il sangue attorno al blocco. Questo intervento aiuta a:
- Migliorare la circolazione sanguigna verso l'area colpita.
- Ridurre il dolore causato dalla circolazione deficitaria.
- Accelera la guarigione delle ulcerazioni assicurando un adeguato apporto di ossigeno e nutrienti ai tessuti colpiti.
Terapie endovascolari con posizionamento di stent
Le terapie endovascolari implicano procedure minimamente invasive per aprire le arterie bloccate usando cateteri e palloncini. Il posizionamento di stent, piccoli dispositivi tubulari metallici o in materiali biocompatibili, aiuta a mantenere aperte le arterie. La procedura viene eseguita sotto controllo di imaging (angiografia) e include i seguenti passaggi:
- Introduzione di un catetere con palloncino nell'arteria attraverso una piccola incisione.
- Gonfiaggio del palloncino per aprire l'arteria bloccata.
-
Posizionamento dello stent per mantenere aperta l'arteria dopo il ritiro del palloncino.
Questa procedura aiuta a migliorare il flusso sanguigno e riduce il rischio di ulcerazioni e infezioni.
Rimozione del tessuto degradato
La rimozione chirurgica del tessuto necrotico o infetto, conosciuta anche come debridement chirurgico, è essenziale per prevenire la diffusione dell'infezione e stimolare la guarigione. Questo comporta:
- Escissione precisa del tessuto morto, infetto o necrotico.
- Pulizia profonda della ferita per ridurre la carica batterica.
- Preparazione dell'area per l'applicazione di medicazioni o altri trattamenti locali. Il debridement chirurgico è frequentemente usato nei casi severi, in cui i metodi non chirurgici non sono sufficienti.
Chirurgia ricostruttiva
La chirurgia ricostruttiva si concentra sulla riparazione e ricostruzione delle strutture del piede colpite dalle complicanze diabetiche. Questa può includere:
- Correzione delle deformità ossee o articolari che contribuiscono a pressioni eccessive e ulcerazioni.
- Ricostruzione dei tessuti molli per chiudere le ferite grandi e ripristinare la funzione normale.
- Procedure di stabilizzazione delle articolazioni per prevenire deformazioni e ulcerazioni successive. Questi interventi contribuiscono a migliorare la funzionalità del piede e a ridurre il rischio di nuove ulcerazioni.
Gli interventi chirurgici nel trattamento del piede diabetico sono essenziali per i casi severi e complessi. Queste procedure, dal bypass arterioso e posizionamento di stent fino al debridement del tessuto degradato e alla chirurgia ricostruttiva, hanno lo scopo di salvare il piede, prevenire complicanze gravi e migliorare la qualità della vita dei pazienti.
Complicanze che possono comparire nel piede diabetico
- Ulcerazioni severe sono ferite aperte che non guariscono e possono estendersi in profondità nei tessuti, colpendo muscoli e ossa. Queste ulcerazioni possono portare a infezioni gravi e necrosi.
- Infezioni severe: possono diventare molto gravi, arrivando a colpire non solo la pelle, ma anche ossa (osteomielite) e articolazioni. Le infezioni severe possono richiedere trattamenti intensivi con antibiotici o persino interventi chirurgici per rimuovere il tessuto colpito.
- Cancrena compare quando una parte del tessuto muore per mancanza di sangue. Questa è una complicanza estremamente grave che può richiedere amputazione per prevenire la diffusione dell'infezione e salvare la vita del paziente.
- Amputazione: a causa di complicanze severe e infezioni incontrollabili, l'amputazione parziale o totale del piede può diventare necessaria. Questa è una misura drastica, ma talvolta indispensabile per prevenire complicanze che possono mettere in pericolo la vita.
- Piede di Charcot, conosciuto anche come artropatia neurogena, è una grave complicanza associata al diabete in cui le ossa del piede diventano fragili e possono fratturarsi facilmente, portando a deformazioni severe. Senza trattamento può portare a disabilità permanente e può aumentare il rischio di ulcerazioni e infezioni.
- Sepsi è una reazione estrema dell'organismo a un'infezione, che può portare a lesioni tissutali, insufficienza d'organo e morte, se non trattata prontamente. Un'infezione severa a livello del piede diabetico può scatenare la sepsi, richiedendo intervento medico d'urgenza.
- Tromboflebite profonda è una condizione in cui un coagulo di sangue si forma in una vena profonda, di solito nelle gambe. Se il coagulo si sposta verso i polmoni, può causare embolia polmonare, una condizione che può essere fatale.
Metodi di prevenzione per il piede diabetico?
La prevenzione del piede diabetico è essenziale per evitare complicanze gravi. Ecco alcuni metodi efficaci:
- Controllo glicemico: Mantenimento di un livello costante e normale di zucchero nel sangue tramite monitoraggio regolare e adattamento del trattamento secondo le raccomandazioni del medico.
- Cura quotidiana dei piedi: Ispezione quotidiana dei piedi per identificare tagli, vesciche, arrossamenti, gonfiori o altri problemi. Usate uno specchio per le zone difficili da vedere.
- Lavaggio e asciugatura dei piedi: Lavaggio quotidiano con acqua tiepida e sapone delicato, seguito da asciugatura attenta, soprattutto tra le dita.
- Idratazione della pelle: Applicazione di una crema idratante per prevenire secchezza e screpolature della pelle, evitando l'applicazione della crema tra le dita.
- Taglio corretto delle unghie: Taglio delle unghie diritto e non troppo corto, evitando gli angoli arrotondati. Consultate uno specialista se avete difficoltà. (Il podologo, specialista della salute dei piedi e delle caviglie, è responsabile della diagnosi, del trattamento e della prevenzione delle patologie di queste aree, dai problemi comuni, come calli e unghie incarnite, fino a complicanze più severe, come deformazioni strutturali e problemi del piede diabetico.
- Uso di calzature adeguate: Scelta di scarpe comode, ben calzanti, che offrano supporto adeguato. Evitate scarpe con tacchi alti o punte strette.
- Evitare di camminare scalzi: Non camminate scalzi per prevenire ferite e tagli accidentali, anche in casa.
- Smettere di fumare: Smettere di fumare per migliorare la circolazione sanguigna e la salute generale.
- Attività fisica regolare: Mantenimento di una buona circolazione sanguigna tramite esercizio fisico regolare, scelto in consultazione con il medico.
- Visite regolari dal medico: Programmazione di visite periodiche dal medico per verificare la salute dei piedi e ricevere consigli personalizzati.
- Educazione del paziente: Partecipazione a sessioni di educazione per diabetici e discussioni con il medico sulla cura corretta dei piedi.
Il piede diabetico rappresenta una delle più gravi e frequenti complicanze del diabete mellito, con il potenziale di portare a infezioni severe, ulcerazioni, cancrena e persino amputazione. È cruciale riconoscere i sintomi e applicare misure preventive efficaci per evitare queste complicanze devastanti.




