A cikket áttekintette: Dr. Sturz Ciprian, Dr. Tîlvescu Cătălin és Dr. Alina Vasile
Sclerosis multiplex – okok, tünetek, diagnózis és kezelés
- A sclerosis multiplex típusai és klinikai formái
- Okok és kockázati tényezők a sclerosis multiplexben
- Hogyan alakul ki a sclerosis multiplex
- A sclerosis multiplex tünetei
- A sclerosis multiplex diagnózisa
- A sclerosis multiplex kezelése
- Adjuváns terápia és tüneti rehabilitáció a sclerosis multiplexben
- A hiperbár terápia előnyei sclerosis multiplex betegek számára
- A beteg életére gyakorolt hatás
- Kilátások a sclerosis multiplex betegek számára
A sclerosis multiplex (SM) egy autoimmun neurológiai betegség, amelyben az immunrendszer tévesen megtámadja az agy és gerincvelő idegeinek védőburkolatát. Ez megszakítja a kommunikációt az agy és a test többi része között, különféle tüneteket okozva, mint például látásproblémák, izomgyengeség és koordinációs nehézségek.
Körülbelül 2,8 millió ember él sclerosis multiplex-szel világszerte, különösen a 20 és 40 év közötti fiatal felnőtteket érinti, és gyakrabban a nőket, mint a férfiakat. Romániában a legutóbbi adatok szerint körülbelül 8.000–9.000 SM-mel diagnosztizált beteg van (körülbelül 1 a 2.500 emberből). Bár még nincs olyan kezelés, amely teljesen meggyógyítaná a betegséget, léteznek hatékony terápiák, amelyek lassítják a betegség progresszióját és jelentősen javítják a betegek életminőségét.
Az elmúlt évtizedekben az intenzív kutatások figyelemre méltó előrelépéseket eredményeztek: ma korai és megfelelő kezeléssel sok sclerosis multiplex beteg aktív és szinte normális életet élhet, életkilátásaik csak kissé csökkentek az általános populációhoz képest.
A sclerosis multiplex típusai és klinikai formái
A sclerosis multiplex (SM) négy fő klinikai formában nyilvánul meg, amelyeket a betegség lefolyása és a tünetek progressziója határoz meg. Ezeket nemzetközi irányelvek ismerik el, beleértve a Nemzetközi Sclerosis Multiplex Klinikai Kutatási Tanács és az Amerikai Nemzeti Sclerosis Multiplex Társaság irányelveit.
1. Klinikai izolált szindróma (CIS)
Ez a sclerosis multiplex kezdeti formája, amely neurológiai tünetek első epizódját jelenti, mint például homályos látás, szédülés, zsibbadás vagy izomgyengeség, amely legalább 24 órán át tart. Nem minden CIS-es beteg fejleszt sclerosis multiplex-et, de néhányan igen, különösen ha az MRI vizsgálaton léziókat találnak az agyban vagy gerincvelőben.
A National Multiple Sclerosis Society szerint az SM kialakulásának kockázata körülbelül 60–80%, ha az MRI-n léziókat találnak, de körülbelül 20%-ra csökken, ha az MRI normális.
2. Relapsáló-remittáló sclerosis multiplex (RRSM)
Ez a sclerosis multiplex leggyakoribb formája, és a kezdetben diagnosztizált személyek körülbelül 85%-át érinti. A betegség epizódokban (rohamokban) fejlődik, amelyekben a tünetek súlyosbodnak vagy újak jelentkeznek. Ezeket a rohamokat remissziós időszakok követik, amikor a beteg állapota jelentősen javul vagy teljesen helyreáll.
Kezelés nélkül a betegek 50%-a 10-15 év alatt másodlagos progresszív SM-re (SPSM) progredál. Modern terápiákkal (pl. interferon-béta, natalizumab) a konverziós ráta 20-30%-ra csökken.
3. Másodlagos progresszív sclerosis multiplex (SPSM)
Ez a forma általában olyan betegeknél jelentkezik, akik több évig relapsáló-remittáló formában szenvedtek. Az SPSM-ben a tünetek fokozatosan súlyosbodni kezdenek, még rohamok hiányában is. A járás nehezebbé válhat, a fáradtság intenzívebbé, és bizonyos kognitív problémák megjelenhetnek vagy fokozódhatnak.
A modern kezelések megjelenése előtt a kezeletlen RRSM betegek körülbelül fele 10 év alatt elérte ezt a formát. Ma, a betegség lefolyását módosító gyógyszereknek köszönhetően, ez az átmenet jelentősen késleltethető vagy akár meg is előzhető.
4. Primer progresszív sclerosis multiplex (PPSM)
A sclerosis multiplex betegek körülbelül 10–15%-át érinti, és a tünetek állandó súlyosbodásával nyilvánul meg már a kezdetektől fogva, anélkül, hogy egyértelmű visszaesési és remissziós epizódok lennének. Például a beteg észreveheti, hogy egyre nehezebben jár vagy tartja meg az egyensúlyát.
Ez a forma általában 40 éves kor után jelentkezik, és egyenlő mértékben érinti a nőket és férfiakat. A jó hír az, hogy 2017 óta vannak jóváhagyott kezelések, mint az ocrelizumab, amelyek lassíthatják a betegség progresszióját.
5. Benignus sclerosis multiplex – valóban létezik?
A „benignus SM" kifejezést néha olyan betegek leírására használják, akik sok év után nagyon kevés tünettel és minimális fogyatékossággal rendelkeznek. Az orvosok azonban figyelmeztetnek, hogy ilyen esetekben is lehetnek olyan agyi változások, amelyek nem érezhetők azonnal, de csendben előrehaladhatnak. Ezért még ha a tünetek enyhék is, fontos a rendszeres ellenőrzésekre járni és képalkotó vizsgálatokat végeztetni.
Az SM típusának felismerése kulcsfontosságú a prognózis és a terápiás stratégiák szempontjából. Az RRSM a legjobban reagál az immunmodulálóterápiákra, míg a PPSM és SPSM agresszív megközelítéseket igényelnek, mint az ocrelizumab vagy őssejtátültetés.

Okok és kockázati tényezők a sclerosis multiplexben
A sclerosis multiplex (SM) a központi idegrendszer krónikus autoimmun betegsége, amelyben az immunrendszer megtámadja a mielint — az idegrostokat védő burkolatot. Ez a folyamat olyan léziók kialakulásához vezet, amelyek befolyásolják az idegi impulzusok továbbítását. A pontos ok nem ismert, de a tudósok egyetértenek abban, hogy az SM a genetikai hajlam és a környezeti tényezők összetett kölcsönhatásából alakul ki. Íme a legfontosabb eddig ismert tényezők:
1. Epstein-Barr vírus (EBV) fertőzés
Az EBV egy nagyon elterjedt vírus, amely a fertőző mononukleózisért felelős. Egy Harvard által közzétett tanulmány bebizonyította, hogy az SM kialakulásának kockázata 32-szer nagyobb az EBV fertőzésen átesett személyeknél. Ráadásul a kutatók azonosították azt a mechanizmust, amelyen keresztül a vírus elleni antitestek tévesen felismerik a GlialCAM nevű agyi fehérjét, így autoimmun reakciót váltva ki, ez a molekuláris mimikri nevű folyamat.
2. Genetikai hajlam
Bár az SM nem örökletes betegség szoros értelemben, jelentős genetikai komponenssel rendelkezik. Több mint 200 genetikai variációt társítottak megnövekedett kockázattal, a legismertebb a HLA-DRB1*15:01. Egy tanulmány szerint ezek a gének különösen az immunrendszer működését befolyásolják. Az I. fokú rokonnal rendelkező személyek kockázata 2–5%, az egypetéjű ikrek esetében pedig 20–30%-ra nő. Azonban ezek a gének önmagukban nem okozzák a betegséget, környezeti kiváltó tényezők is szükségesek.
3. D-vitamin hiány
A D-vitamin elengedhetetlen az immunrendszer megfelelő működéséhez. A kevés napfénynek kitett területeken élő emberek, mint az északi régiók, nagyobb kockázattal rendelkeznek az SM kialakulására. Egy 2024-ben a PubMed-ben közzétett meta-tanulmány kimutatta, hogy az alacsony D-vitamin szint 54%-kal növeli a kockázatot. A D-vitamin pótlás és a mérsékelt napfénynek való kitettség ajánlott stratégiák a kockázat csökkentésére, különösen a sclerosis multiplex családi előzményekkel rendelkező családokban.
4. Dohányzás
A dohányzás fontos kockázati tényező, amely mind a betegség megjelenését, mind annak progresszióját befolyásolja. A tanulmányok azt mutatják, hogy a dohányosok agresszívabb sclerosis multiplex formákat fejlesztenek, és a fogyatékosság progressziója gyorsabb, átlagosan 3,7 évvel korábban, mint a nem dohányzosoknál, egy 2020-ban közzétett tanulmány szerint. A dohányzás abbahagyása jelentősen csökkentheti ezt a kockázatot és még a betegség progresszióját is lassíthatja.
5. Elhízás serdülőkorban
Egy másik kockázati tényező a korai elhízás. Ez befolyásolja az immun egyensúlyt és csökkenti a D-vitamin biodostupánságát, amely a zsírszövetben raktározódik. Egy PMC-ben közzétett tanulmány (2019) azt mutatja, hogy az elhízott serdülők kétszer akkora kockázattal rendelkeznek az SM kialakulására, mint a normális súlyúak. Ezért a gyermekkorban fenntartott egészséges testsúly fontos.
6. Egyéb vizsgált tényezők
- Biológiai nem: A nőket 2–3-szor gyakrabban érinti a sclerosis multiplex, mint a férfiakat, különösen a relapsáló-remittáló formákban. Az ösztrogén hormonok befolyásolhatják az immunitást, részben magyarázva az incidencia különbségeit.
- Foglalkozási kitettség szerves oldószereknek: Bizonyos iparágakban használt toxikus anyagok növelhetik az SM kockázatát az európai kutatások szerint, azonban a pontos kapcsolat még vizsgálat alatt áll.
- Bélmikrobiom: A bélben található baktériumok szerepét is vizsgálják az immunitás szabályozásában. A bélflóra egyensúlyhiánya hozzájárulhat az autoimmun betegségek kialakulásához.
A sclerosis multiplex multifaktoriális betegség. Nem "hibáztathatunk" egyetlen elemet sem, azonban ezen kockázati tényezők megértése segít megelőző intézkedések megtételében, ahol lehetséges (például a dohányzás elkerülése, a D-vitamin normál tartományban tartása) és új terápiás stratégiák kifejlesztésében (például egy esetleges anti-EBV vakcina). Fontos megjegyezni, hogy sok ember ismert kockázati tényezőkkel soha nem fejleszt betegséget, míg mások látszólag kockázati tényezők nélkül SM-et kaphatnak – ami jelzi az érintett mechanizmusok összetettségét.
Hogyan alakul ki a sclerosis multiplex
A sclerosis multiplexben (SM) az immunrendszer, amely normálisan megvédi a szervezetet a fertőzésektől, tévesen megtámadja a saját központi idegrendszer (KIR) komponenseit. Ennek az autoimmun támadásnak a fő célja a mielin, az a zsíros anyag, amely befedi és izolálja az idegrostokat (axonokat), megkönnyítve az elektromos impulzusok gyors továbbítását az idegeken keresztül. A mielin károsodása megzavarja a kommunikációt az agy és a test többi része között, különféle neurológiai tüneteket okozva.
Az SM alapvető folyamata az inflammatorikus demyelinizáció: az immunsejtek, különösen az autoreaktív T-limfociták és az antitesteket termelő B-limfociták behatolnak a KIR-be és megtámadják a neuronok myelinhüvelyét. Ez gyulladást és a mielin pusztulását okozza, hegesedett szövetet hagyva maga után, innen a sclerosis multiplex elnevezés. Mágneses rezonancia képalkotáson (MRI) ezek a demyelinizációs területek lézióként vagy "plakkként" jelennek meg. A léziók elhelyezkedése változó lehet, de gyakran a cerebrális kamrák körül, a látóidegekben, az agytörzsben és a nyaki gerincvelőben jelennek meg.
A mielin pusztulása mellett a sclerosis multiplexben maga az axon is érintett lehet. A kezdeti szakaszokban a demyelinizáció részben visszafordítható lehet: az oligodendrocyták meg tudnak javítani néhány hüvelyt, és a gyulladás megszűnhet, lehetővé téve a funkció helyreállítását. Azonban az ismétlődő gyulladások visszafordíthatatlan axonális vesztéshez vezethetnek. Idővel, különösen a progresszív formákban, felhalmozódik a krónikus neurodegeneráció komponense: a demyelinizált idegrostok diszfunkcionálissá válnak és atrófiálódnak, és az agy térfogatcsökkenést szenvedhet (cerebrális atrófia).
Immunológiai szempontból az SM immunmediált, legvalószínűbben autoimmun betegségnek tekintendő. Bár az autoimmun támadás pontos antigénje nem került biztosan azonosításra, feltételezik, hogy a myelinből származó bizonyos fehérjéket az immunrendszer "összetéveszt" egy idegen ágenssel. Egy lehetséges forgatókönyv a molekuláris mimikri jelensége, például egy vírusfertőzés (mint az EBV) immunválaszt vált ki, és néhány vírus komponens hasonlít a myelinfehérjékre, keresztreaktív autoimmun reakciót okozva.
Az SM léziókban nemrég felfedezett érdekes szempont a "virtuális hipoxia" környezet jelenléte, gyakorlatilag bár a véráram normális, az intenzív gyulladás helyileg oxigénhiányos állapotot teremt a szövetben, ami további károsodást okoz az oligodendrocytákban és neuronokban. Ez a megfigyelés hiperbár oxigenizálás használatára vonatkozó hipotézisekhez vezetett és állatkísérleti tanulmányokhoz, ahol az oxigén-kiegészítés a demyelinizálóléziók csökkenését mutatta.
Röviden, a sclerosis multiplexben autoimmun gyulladás és neuronális degeneráció ördögi köre játszódik le. A gyulladásos fázis az első években dominál, különösen a relapsáló-remittáló formákban. A neurodegeneratív fázis a késői szakaszokban és a progresszív formákban válik hangsúlyosabbá, felelős a fogyatékosság súlyosbodásáért. A jelenlegi betegségmódosító terápiák nagyrészt a gyulladást célozzák meg, próbálva csökkenteni az autoimmun támadások gyakoriságát és intenzitásának. A jövőbeli kutatások fő célja pedig olyan módszerek megtalálása, amelyek stimulálják a remyelinizációt és védik a neuronokat a neurodegeneratív komponens ellensúlyozására is.

A sclerosis multiplex tünetei
A sclerosis multiplex klinikai megnyilvánulásai rendkívül változatosak, mivel a betegség az agy vagy a gerincvelő bármely területét érintheti. A tünetek hirtelen jelentkezhetnek rohamok során és részben vagy teljesen javulhatnak remissziós időszakokban, de néha progresszíven fejlődnek. Minden SM-es személy egyedi tünetegyüttest mutathat, azonban vannak gyakori megnyilvánulások, amelyeket újabb orvosi tanulmányok támasztanak alá.
Krónikus fáradtság (fatigabilitás)
A súlyos fáradtság a sclerosis multiplex egyik leggyakoribb és leginkább invalidizáló tünete, amely a betegek többségét egy ponton érinti. Ezt a kifejtett erőfeszítéshez képest aránytalan fizikai és mentális kimerülésként írják le, jelentős hatással a napi tevékenységekre és az életminőségre. A fatigabilitás multifaktoriális okokkal rendelkezik, beleértve a központi gyulladást, alvászavarokat, depressziót és a kezelés mellékhatásait. Tanulmányok azt mutatják, hogy a sclerosis multiplex-szel élő személyek több mint 65%-a küzd fáradtsággal, és 15-40% számára ez a leginkább invalidizáló tünet. A fáradtság súlyosbodásával társuló tényezők az SM progresszív altípusai, depresszió, krónikus fájdalom és komorbiditások, mint alvászavarok vagy migrén. A kezelés magában foglalja a társuló okok azonosítását és kezelését, a napi tevékenységek adaptálását és néha gyógyszeres kezelést.
Látászavarok
A látásproblémák gyakoriak, gyakran a sclerosis multiplex debütáló tüneteként jelentkeznek. Az optikus neuritis, a látóideg gyulladása, homályos látásban nyilvánul meg egy szemben, a színérzékelés csökkenésében (különösen a vörös), és szemfájdalomban a szemmozgás során. Általában ezek a tünetek spontán javulnak, de kisebb látásélességi deficitek megmaradhatnak. Egyéb megnyilvánulások közé tartozik a kettős látás (diplópia), nystagmus (a szemek akaratlan mozgásai) és a tekintet összpontosításának nehézségei. Jellemző jel az Uhthoff-jelenség, amelyben a látási tünetek átmenetileg súlyosbodnak a testhőmérséklet emelkedésekor.
Izomgyengeség és járási nehézségek
A motoros utak érintettsége izomgyengeséghez vezethet, leggyakrabban egyoldalian vagy a test egy oldalán dominálóan, ami befolyásolja a járást és koordinációt. A sclerosis multiplex-szel élő személyek közel fele igényelhet járássegítő eszközöket a debüttől számított 15 év után, azonban a modern terápiák javíthatják ezt a prognózist.
Érzészavarok
A sclerosis multiplex szenzorikus léziói gyakran okoznak paresztéziákat, zsibbadást, szúró érzést, égő vagy elektromos sokk érzetet, valamint "MS ölelést" (mellkasi szorító érzés). A Lhermitte-jel, amelyet a fej előrehajlításakor elektromos áram érzése jellemez, cervikális léziókra utal.
Spaszticitás és izommerevség
A motoros léziók spaszticitást okozhatnak – az izomtónus növekedését és akaratlan kontraktúrákat, amelyek befolyásolhatják a mobilitást és az alvás minőségét. A kezelés izomrelaxáns gyógyszereket, nyújtó gyakorlatokat és fizioterápiát foglal magában.
Koordinációs és egyensúlyzavarok (ataxia)
A kisagy vagy kapcsolatainak érintettsége ataxiához, szándékos tremorhoz és koordinációs nehézségekhez vezethet, növelve az esés kockázatát.
Húgyhólyag és bélzavarok
A szfinkter diszfunkciók gyakoriak: sürgős vizelés, inkontinencia, vizeletretenció vagy krónikus székrekedés, gyakran urológiai kezelést és életmód-módosításokat igényelve.
Szexuális zavarok
A szexuális diszfunkciók mind férfiaknál, mind nőknél előfordulhatnak, az idegpályák érintettsége vagy a betegség pszichológiai hatása következtében.
Kognitív és érzelmi zavarok
A sclerosis multiplex befolyásolhatja a memóriát, figyelmet és az információfeldolgozás sebességét, és a depresszió és szorongás gyakori, mind biológiai, mind pszichoszociális okokkal. A betegek akár 50%-a fejleszthet ki depressziót élete során.
Ezen fő tünetek mellett minden SM roham új tünetet vagy más neurológiai deficitet produkálhat, attól függően, hogy melyik terület érintett akkor. Néhány tünet átmeneti lehet, mások pedig fennmaradhatnak. Ezen túlmenően az évek során a megnyilvánulások változhatnak; például debütkor gyakran dominál az optikus neuritis vagy zsibbadás, egy évtized után pedig a járás és kognitív problémák válhatnak uralkodóvá.
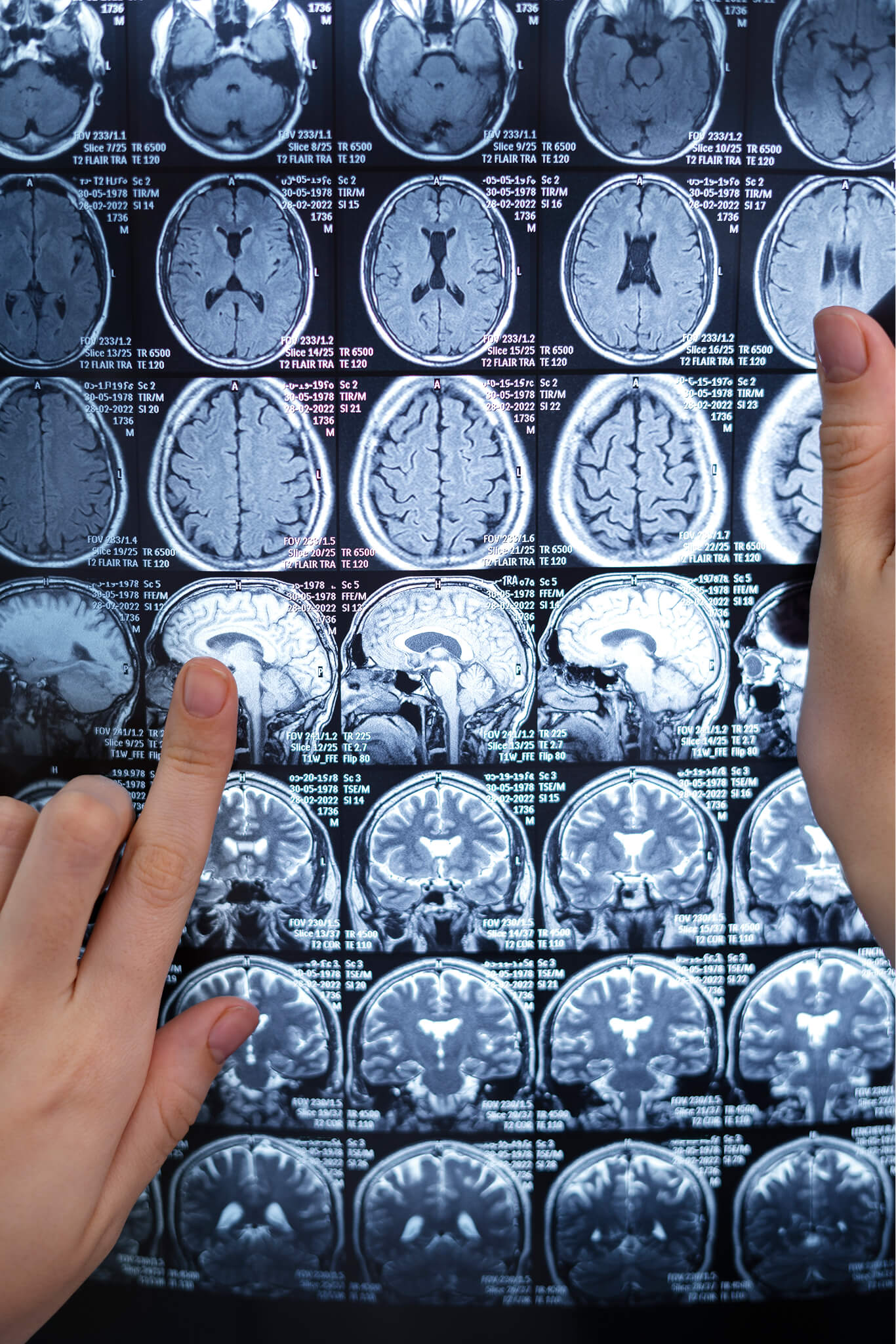
A sclerosis multiplex diagnózisa
A sclerosis multiplex diagnózisa kihívást jelenthet, különösen a kezdeti szakaszokban, mivel a tünetek hasonlíthatnak más neurológiai betegségek tüneteire, és a betegségnek nincs egyetlen olyan tesztje, amely bizonyossággal megerősítené. Emiatt a diagnosztikai folyamat klinikai, képalkotó és laboratóriumi vizsgálatok együttesére épül, valamint más lehetséges okok kizárására.
Kulcsfontosságú diagnosztikai kritériumok
A McDonald-kritériumok, amelyeket legutóbb 2017-ben frissítettek, a sclerosis multiplex diagnózisának nemzetközi standardja. Ezek megkövetelik a léziók térben (legalább két különböző régióban a központi idegrendszerben) és időben (különböző időpontokban megjelent léziók) való disszeminációjának bizonyítását. A McDonald-kritériumok szerint az SM diagnózis megerősítése két alapvető feltételt tételez fel:
- Térben való disszemináció (DIS): léziók azonosítása legalább két különböző régióban a központi idegrendszerben, mint az agy, látóideg és gerincvelő.
- Időben való disszemináció (DIT): különböző időpontokban megjelent léziók, amelyet klinikai tünetek vagy képalkotás (aktív és inaktív léziók) bizonyít.
A diagnózisban használt vizsgálatok
- Mágneses rezonancia képalkotás (MRI/MRN): Ez a fő módszer a sclerosis multiplex jellegzetes demyelinizáló lézióinak azonosítására. A tipikus léziók olyan területekben jelennek meg, mint a periventrikuláris, juxtacorticalis, infratentoriális és medullaris. Az aktív léziók kontrasztanyagot (gadolinium) vesznek fel, jelezve a közelmúltbeli gyulladást, míg a régi léziók nem veszik fel. Mindkét típusú lézió egyidejű jelenléte bizonyíthatja az időbeli disszeminációt.
- Kiváltott potenciálok (EP): Ezek a neurofiziológiai tesztek az idegrendszer válaszát mérik specifikus ingerekre, értékelve az idegpályák integritását. A vizuális és szomatoszenzoros EP-ket gyakran használják SM-ben a klinikailag "néma" léziók észlelésére, hozzájárulva a térben való disszemináció bizonyításához.
- Lumbálpunkció és CSF elemzés: A CSF mintavétel lehetővé teszi az IgG oligoklonális sávok azonosítását, amelyek a sclerosis multiplex betegek körülbelül 80–95%-ában jelen vannak. Ezen sávok jelenléte, a vérben való hiányukkal együtt, krónikus gyulladásos folyamatra utal a központi idegrendszerben, és helyettesítheti az időbeli disszemináció követelményét a McDonald-kritériumok szerint.
- Vérvizsgálatok: Bár nincs specifikus vérvizsgálat az SM-re, az elemzések elengedhetetlenek más hasonló betegségek kizárásához, mint a lupus, B12-vitamin hiány, HIV fertőzések vagy Lyme-kór.
Diagnosztikai kihívások
A sclerosis multiplex tünetei nem specifikusak lehetnek és utánozhatnak más betegségeket, ami gyakran késlelteti a diagnózist. A betegek több konzultáción is áteshetnek, mielőtt neurológushoz kerülnének. Fontos, hogy a magyarázatlan neurológiai tünetek, amelyek néhány napnál tovább tartanak, sürgősen kerüljenek értékelésre, hogy lehetővé tegyék a korai diagnózist és a megfelelő kezelés megkezdését.

A sclerosis multiplex kezelése
A sclerosis multiplex kezelése jelentősen javult az elmúlt évtizedekben. Bár még nincs gyógyító kezelés, a ma elérhető terápiás lehetőségek lehetővé teszik a betegség hatékony kontrolljának, a rohamok csökkentését és a lehető legjobb életminőség fenntartását. A terápiás stratégia három fő irányt céloz: az akut rohamok kezelését, a betegségmódosító terápiákat (DMT) és a tüneti kezeléseket.
1. Akut rohamok kezelése
A napi működést befolyásoló súlyos rohamokat általában intravénás kortikoszteroidokkal kezelik, mint a metilprednizolon (500–1000 mg/nap, 3–5 napig). A kortikoszteroidok csökkentik a gyulladást és felgyorsítják a gyógyulást, de hosszú távon nem befolyásolják a betegség lefolyását. Az átmeneti mellékhatások között lehet álmatlanság, ingerlékenység és vércukorszint-emelkedés.
Azokban az esetekben, amikor a kortikoszteroidok hatástalanok vagy ellenjavalltak, plazmaferézishez lehet folyamodni, egy eljáráshoz, amelyben az autoimmun antitesteket távolítják el a vérből. Ez különösen a rohamok refrakter formáiban ajánlott.
2. Betegségmódosító terápiák (DMT)
Ezek a kezelések elengedhetetlenek a sclerosis multiplex progressziójának megelőzésében. Ezek a gyógyszerek csökkentik a rohamok arányát, megelőzik az új léziókat az MRI-n és késleltetik a fogyatékosság felhalmozódását. Három kategóriára oszthatók:
- Injektálható DMT-k (klasszikus): Az interferon béták (Avonex, Rebif, Betaferon) és a glatiramer-acetát (Copaxone) voltak az első jóváhagyott kezelések. Körülbelül 30%-kal csökkentik a rohamok arányát és jól tanulmányozott biztonsági profillal rendelkeznek.
- Orális DMT-k: Olyan molekulák, mint a fingolimod (Gilenya, Fingolimod Zentiva, Fingolimod MSN kereskedelmi neveken elérhető), teriflunomid (Aubagio), dimetil-fumarát (Tecfidera) és siponimod (Mayzent) magasabb hatékonyságot és kényelmes beadást kínálnak. Például a fingolimod akár 54%-kal csökkenti a rohamokat, de okozhat bradycardiát és vírusfertőzések reaktivációját.
- Intravénás DMT-k: Infúziós gyógyszerek, mint a natalizumab (Tysabri), ocrelizumab (Ocrevus) és alemtuzumab (Lemtrada). Ezeket az Európai Gyógyszerügynökség hagyta jóvá és a Nemzeti Egészségbiztosítási Ház teljes mértékben megtéríti.
3. Tüneti kezelés
Még akkor is, amikor a gyulladásos aktivitást jelentősen csökkentik az alapkezelések, sok beteg továbbra is küzd tartós tünetekkel, amelyek mélyen befolyásolhatják az életminőséget. Ezek a maradék megnyilvánulások figyelmes és személyre szabott megközelítést igényelnek a hatékony kezeléshez. A leggyakoribbak:
- Spaszticitás: Az izommerevség csökkentésére baklofen (Lioresal 10 mg, Novartis) és tizanidin használatos. Súlyos esetekben a botulinum toxin injekciók, mint a Vistabel vagy Alluzience, hatékonyak lehetnek.
- Neuropátiás fájdalom: A gabapentin, pregabalin, amitriptilin hatékonyak az égő, szúró és idegi sokkok esetében (Cleveland Clinic, 2023).
- Húgyúti zavarok: Antikholinergek és önkatéterezés használatos a diszfunkció típusától függően.
- Fáradtság: Amantadin (Viregyt-K 100 mg), modafinil és mérsékelt fizikai gyakorlatok segítenek a fatigabilitás elleni küzdelemben.
- Kognitív zavarok: Kognitív tréning gyakorlatok és munkahelyi adaptációk támogathatják a mentális funkciókat.
- Szexuális diszfunkciók: Specifikus kezelésekkel és pszichológiai vagy páros tanácsadással kezelhetők.
4. Őssejt-átültetés (HSCT)
A rendkívül aktív, standard kezelésekre nem reagáló formák esetében az autológ hematopoietikus őssejt-átültetés (HSCT) egy vizsgált lehetőség. A MIST tanulmány hosszan tartó remissziót mutatott a súlyos relapsáló-remittáló SM formákban. Az eljárás az immunrendszer kemoterápiával történő újraindítását jelenti, amelyet a saját őssejtek visszainfúziója követ. Specializált központoknak van fenntartva, tekintettel a szövődmények magas kockázatára.
A terápiás előrelépéseknek köszönhetően a ma sclerosis multiplexszel diagnosztizált fiatal kilátásai sokkal jobbak, mint 20-30 évvel ezelőtt, egyre több beteg tudja kontrollálni a betegségét és aktív, társadalomba integrált életet élni.
Adjuváns terápia és tüneti rehabilitáció a sclerosis multiplexben
Az adjuváns terápia és rehabilitáció a sclerosis multiplex kezelésének alapvető komponenseit képezik a farmakológiai kezelések mellett. Bár közvetlenül nem befolyásolják a betegség aktivitását, ezek a beavatkozások lényegesen hozzájárulnak a funkcionalitás fenntartásához, a fogyatékosság csökkentéséhez és az életminőség javításához. A megközelítés személyre szabott, az egyes betegek tüneteire és a betegség stádiumára adaptált.
Gyógytorna és fizioterápia
A gyógytornász szakember felügyelete alatt végzett adaptált fizikai gyakorlatok csökkentik a spaszticitást, javítják a mobilitást, egyensúlyt és hozzájárulnak a fáradtság elleni küzdelemhez. Egy 2024-ben közzétett tanulmány szerint a rendszeres ellenállás és mérsékelt intenzitású aerob gyakorlatok csökkentik a fatigabilitást és az izomatrófia kockázatát sclerosis multiplex betegeknél.
A fizioterápia passzív mobilizálást, nyújtó gyakorlatokat és roham utáni motoros reedukatációs technikákat foglal magában. Emellett a vestibularis rehabilitáció ajánlott szédülés vagy egyensúlyzavarok esetén.
Foglalkozásterápia
A foglalkozásterápia segíti a betegeket a napi tevékenységeik fenntartott képességeikhez való adaptálásában, energia-megtakarítási stratégiák és segédeszközök használatával. Tanulmányok szerint az asszisztív technológiák használatára vonatkozó oktatás és a környezet adaptálása pozitív hatással van a sclerosis multiplex betegek függetlenségére.
Pszichológiai tanácsadás és szociális támogatás
A sclerosis multiplex diagnózisa jelentős pszichológiai kihívás. A pszichoterápiás beavatkozások (kognitív-viselkedésterápia, csoportos tanácsadás) csökkentik a depresszió és szorongás kockázatát. Egy Journal of Psychosomatic Research-ben (2021) közzétett meta-analízis szerint a pszichológiai beavatkozások a sclerosis multiplex betegek érzelmi állapotának és életminőségének jelentős javulásához vezettek.
Táplálkozás és kiegészítők
Egy gyulladáscsökkentő táplálkozás, mint a mediterrán diéta, ajánlott az SM-re vonatkozó nemzetközi irányelvekben. A D-vitamin kiegészítést gyakran használják immunmoduláló hatása miatt, amelyet olyan tanulmányok támasztanak alá, mint a Multiple Sclerosis Journal-ben közzétett, amely fordított kapcsolatot mutat a szérum 25(OH)D szint és az MRI lézióaktivitás között. Emellett a B12-vitamint is pótolni kell, ha hiányállapot áll fenn.
Biztonságos kiegészítő terápiák
Olyan terápiák, mint a jóga, meditáció, pilates, terápiás masszázs vagy akupunktúra, előnyöket hozhatnak a stressz csökkentésében és az általános állapot javításában. Bár a bizonyítékok korlátozottak maradnak, egy Science Direct-ben közzétett pilot tanulmány (2020) a fáradtság és depresszió csökkenését mutatta 12 hetes jóga után.
A rehabilitáció és adjuváns terápia a sclerosis multiplexben elengedhetetlen az aktív és méltóságteljes élethez. Egy integrált megközelítéssel, amely magában foglalja a gyakorlatokat, pszichológiai támogatást, kognitív és fizikai adaptációkat, a betegek jelentős autonómiát és magas életminőséget tarthatnak fenn, még a betegség előrehaladott szakaszaiban is.
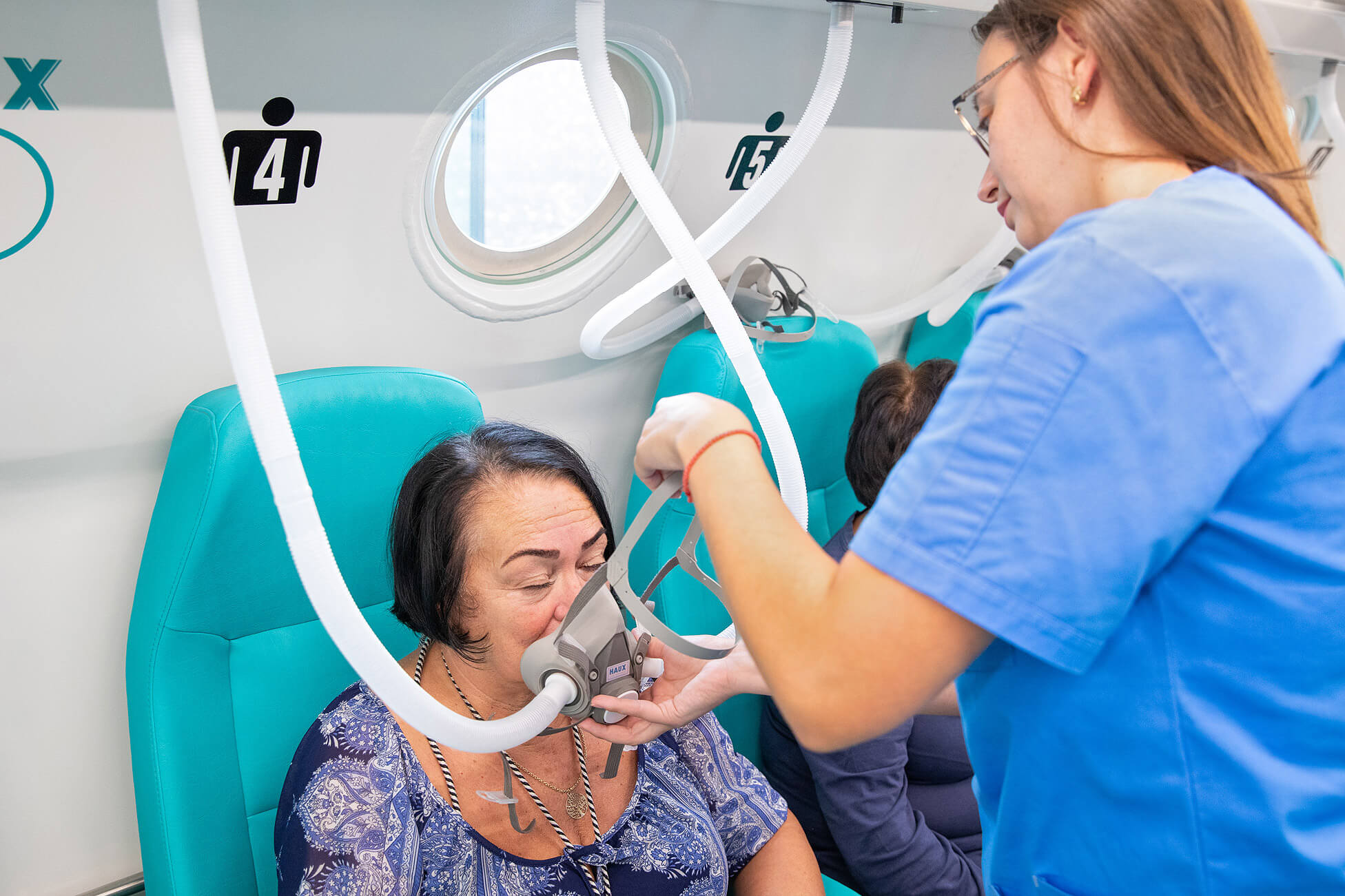
A hiperbár terápia előnyei sclerosis multiplex betegek számára
A hiperbár oxigénterápia (HBOT) egyre gyakrabban vizsgált adjuváns lehetőségként a sclerosis multiplex betegek számára, amely a központi idegrendszer gyulladásos és neurodegeneratív betegsége. Tanulmányok azt mutatják, hogy a hiperbár oxigénterápia hozzájárulhat olyan tünetek jelentős javulásához, mint a krónikus fáradtság, motoros és kognitív diszfunkciók, neuropátiás fájdalom és hólyagkontroll problémák. A plazmában oldott oxigén mennyiségének növelésével a hiperbár terápia metabolikus támogatást nyújt az agynak és gerincvelőnek, területeknek, amelyek mélyen érintettek a sclerosis multiplexben. A betegek gyakran jelentenek energiaszint-javulást, spaszticitás csökkenést és jobb motoros koordinációt több terápiás ülés után.
A hiperbár oxigénterápia szerepe a sclerosis multiplexben
A hiperbár terápia fiziológiai mechanizmusok sorozatán keresztül hat, amelyek lényegesek a sclerosis multiplex progressziójának kontrolljában. Elsősorban erős gyulladáscsökkentő hatással rendelkezik, csökkenti a proinflammatórikus T-sejtek aktivitását és növeli a védő szerepű citokinek szekrécióját. Emellett a hiperbár oxigén növeli az oxigén parciális nyomását a szövetekben, ami kontrollált vazokonstrikciót okoz az agyi ödéma csökkentésével, anélkül, hogy kompromittálná a neuronális oxigenizációt.
Egy másik fő mechanizmus a remyelinizáció stimulálása: a hiperbár terápia aktiválja az oligodendrocytákat, a myelinréteg helyreállításáért felelős sejteket, és támogatja az axonális javítást. Ezen túlmenően a terápia javítja a neuronális metabolizmust, optimalizálja a mitokondriális funkciót és csökkenti az oxidatív stresszt, hozzájárulva a kognitív funkciók helyreállításához és a neurológiai tünetek jobb kezeléséhez.
Eredmények a legújabb klinikai tanulmányokból
A hiperbár terápia hatékonyságát a sclerosis multiplexben több nemzetközi kutatás támasztja alá. Egy randomizált kettős vak tanulmány, amely a New England Journal of Medicine-ben (1983) jelent meg, kimutatta, hogy a hiperbár oxigénnel kezelt betegek 70%-a jelentős javulást mutatott a mobilitásban és kognitív funkciókban 20 ülés után.
Egy 1986-os japán tanulmány 57%-os visszaeséscsökkenést jelentett a hiperbár terápiában részesült sclerosis multiplex betegeknél a placebo csoporthoz képest. Egy 1990-es olasz kutatás megállapította, hogy azok a betegek, akik egy éven keresztül hetente hiperbár terápiás üléseket végeztek, 40%-os csökkenést mutattak a fogyatékosság progressziójában.
Újabban, egy PLoS One-ban (2013) közzétett tanulmány traumás agysérüléses betegeken kimutatta, hogy a HBOT neuroplaszticitást indukálhat és javíthatja a kognitív deficiteket, hasonló mechanizmusok relevánsak a sclerosis multiplex esetében is.
Ajánlások és gyakorlati indikációk betegek számára
Az ajánlott protokoll 20 és 40 ülés között tartalmaz, mindegyik 90–120 perces, 1.5–2.0 ATA nyomáson. A terápia a legnagyobb hatást akkor fejti ki, ha a diagnózistól számított első 5 évben kezdik, különösen a relapsáló-remittáló vagy enyhe progresszív formákban.
A hiperbár terápia a hagyományos immunmoduláló kezelésekkel párhuzamosan alkalmazható, szinergikus hatást kínálva a tünetek stabilizálásában. Vannak azonban ellenjavallatai – mint a közelmúltbeli pneumothorax vagy bizonyos citosztatikumok beadása –, amelyek gondos értékelést igényelnek a kezelés megkezdése előtt.
Bár a hiperbár terápia nem gyógyító kezelés a sclerosis multiplex esetében, ígéretes terápiás lehetőség, valós potenciállal a tünetek javítására és a betegség progressziójának lassítására. A hiperbár terápia kezelési tervbe való bevonásának döntését egyénileg kell meghozni, egy hiperbár orvoslási szakértővel együtt.

A beteg életére gyakorolt hatás
A sclerosis multiplex mélyen érinti a beteg mindennapos életét: fizikailag, érzelmileg, szociálisan és szakmailag. Krónikus betegségként, amely gyakran 20 és 40 éves kor között kerül diagnózisra, az SM gyakran zavaró hatással van az élet alapvető terveire, mint a karrier fejlesztése, család alapítása vagy a pénzügyi függetlenség megőrzése. A betegség kiszámíthatatlan természete, a rohamok és remissziók váltakozása, valamint a progresszív fejlődés lehetősége állandó bizonytalanság érzését keltik, mély pszichológiai hatásokkal.
Fizikai és funkcionális szempontok
A sclerosis multiplex tünetei a krónikus fáradtságtól vagy zsibbadástól a súlyos motoros deficitektekig terjednek. Néhány beteg szakaszos korlátozásokkal szembesülhet: napokkal, amikor energikusak és aktívak, váltakozva kimerültséggel. Előrehaladottabb formákban jelentős járási nehézségek jelentkezhetnek, amelyek bot, járókeret vagy akár kerekesszék használatát igénylik. A modern terápiáknak köszönhetően azonban egyre több beteg tudja megőrizni mobilitását és autonómiáját hosszú időszakokra. A láthatatlan tünetek, mint a neuropátiás fájdalom, látászavarok vagy kognitív diszfunkciók, jelentősen befolyásolhatják a beteg életét, bár a környezet számára nem könnyen észlelhetők.
Szakmai és pénzügyi kihívások
A sclerosis multiplex befolyásolja a munkavégzési képességet, különösen gyakori epizódok vagy fogyatékosság felhalmozódása esetén. Sok beteg részmunkaidős vagy rugalmas munkahelyeket választ. Romániában csak körülbelül az SM-mel diagnosztizált személyek fele marad szakmailag aktív néhány évvel a diagnózis után, a Health Policy Partnership által közzétett adatok szerint. Az Európai Agytanács jelentése 2016-ban 85.500 lejt meghaladó éves átlagköltséget becsült betegenként, beleértve a termelékenység-veszteségeket és az orvosi költségeket. A CNAS-on keresztül ingyenes kezeléseket biztosító nemzeti programok és a szociális segélyek (rokkantnyugdíj, támogatások) lényegesen hozzájárulnak a pénzügyi teher csökkentéséhez.
Pszichológiai és érzelmi hatás
A sclerosis multiplex jelentős érzelmi alkalmazkodást igényel. A diagnózis után sok beteg reakciók széles skáláját éli át: tagadás, harag, depresszió vagy szorongás. Tanulmányok szerint az SM-es személyek akár 50%-a klinikai depressziót fejleszt. Ennek mind pszichoszociális (frusztráció, kontrollvesztés), mind biológiai okai (a gyulladás befolyásolja a neurotranszmittereket) lehetnek. A professzionális pszichológiai támogatás és szociális támogatás alapvető a kiegyensúlyozott mentális állapot fenntartásához. A támogató csoportokban való részvétel vagy a család bevonása az alkalmazkodási folyamatba hozzájárul az izoláció és érzelmi stressz csökkentéséhez.
Szociális kapcsolatok és családi élet
A betegség megváltoztathatja a családi és párkapcsolatok dinamikáját. Egyes esetekben a partner további feladatokat vállal át, és a hatékony kommunikáció létfontosságúvá válik. A szexuális diszfunkciók, fáradtság vagy hangulatzavarok feszültségeket teremthetnek, de ezek pszichológiai vagy páros tanácsadással leküzdhetők. Szociális szinten a betegek megértés hiányával vagy stigmatizálással szembesülhetnek, különösen a "láthatatlan" tünetek esetében. A közvélemény oktatása elengedhetetlen a betegség demitizálásához: a sclerosis multiplex nem befolyásolja az intelligenciát és nem jelent automatikusan súlyos fogyatékosságot. Sok beteg továbbra is aktív életet él, dolgozik, utazik és aktívan részt vesz a közösségben.
Romániai realitások
A szakosított szolgáltatásokhoz való hozzáférés Romániában egyenlőtlen marad. A betegek körülbelül 70%-a vidéki környezetben él, ahol a specializált neurológusokhoz és rehabilitációs központokhoz való hozzáférés korlátozott. Az MS Barometer 2022 szerint a rehabilitációhoz való hozzáférés Romániában az EU-ban a legalacsonyabbak között van, és a pszichológiai tanácsadás nem térítendő. A multidiszciplináris csapatok hiánya egy másik probléma, amely arra kényszeríti a beteget, hogy egyedül koordinálja a kezeléseket és adjuváns terápiákat. A fejlődés azonban nyilvánvaló: a modern kezelések bekerültek a kompenzált gyógyszerek listájára, és olyan szervezetek, mint a Romániai Sclerosis Multiplex Társaság és az APAN aktívan támogatják a betegeket, információkat, támogató hálózatokat és logisztikai támogatást nyújtva.
Kilátások a sclerosis multiplex betegek számára
A sclerosis multiplex betegek prognózisa jelentősen javult az elmúlt két évtizedben, köszönhetően a betegségmódosító terápiák előrelépésének és a multidiszciplináris gondozásnak. A legfrissebb adatok szerint az SM-ben a várható élettartam ma csak 5–7 évvel rövidebb az általános populáció átlagánál, és ez a különbség folyamatosan csökken.
A sclerosis multiplex betegek körében regisztrált halálesetek többsége inkább olyan szövődményekhez kapcsolódik, mint fertőzések, felfekvések, légzőszervi betegségek vagy kardiovaszkuláris komorbiditások, és nem a betegség közvetlen progressziójához. Ezért a súlyos fogyatékosság megelőzése és az általános egészségi állapot gondos monitorozása lényeges szerepet játszik a hosszú élet és életminőség javításában.
A modern terápiák hátterében egyre több beteg tud aktívan és függetlenül élni évtizedekkel a diagnózis után. Tanulmányok azt mutatják, hogy a korai kezelést kezdő és folyamatos gondozásban részesülő betegeknek jelentősen nagyobb esélyük van a fogyatékosság felé való progresszió elkerülésére. Számos dokumentált eset van olyan SM-es személyekről, akik a diagnózistól számított 20–30 év után továbbra is dolgoznak, sportolnak vagy családot alapítanak.
A várható élettartam növekedését globális mobilizáció is kíséri. Olyan szervezetek, mint a Multiple Sclerosis International Federation (MSIF) és az European Multiple Sclerosis Platform (EMSP) támogatják a kutatást, közpolitikák fejlesztését és a kezelésekhez való egyenlő hozzáférés növelését.
Ugyanakkor a betegek hangja egyre láthatóbbá válik: olyan ismert színészek, mint Selma Blair vagy Christina Applegate nyilvánosan beszéltek diagnózisukról, hozzájárulva a stigmatizáció csökkentéséhez és a társadalmi empátia növeléséhez.
A sclerosis multiplex összetett betegség, de az elmúlt évtizedek tudományos és terápiás fejlődése egy invalidizáló betegségből egyre jobban kontrollálható állapottá alakította; ma világszerte milliók, köztük Romániában is, élhetnek aktív életet megfelelő orvosi támogatással, személyre szabott terápiákkal, rehabilitációval és pszichoszociális támogatással. Bár a sclerosis multiplex változatos tünetekkel, kiszámíthatatlan lefolyással és az életminőségre gyakorolt mély hatással továbbra is kihívást jelent, egyre több erőforrás támogatja a betegeket: az immunmoduláló kezelésektől és fejlett vizsgálatoktól a pszichológiai tanácsadásig, kiegészítő terápiákig és támogató közösségekig. Egy integrált, empatikus és bizonyítékokon alapuló megközelítéssel a betegek aktív partnerekké válhatnak a betegség kezelésében, és a társadalomnak, az egészségügyi rendszertől a családig és munkaadókig, felelőssége, hogy megteremtse a szükséges feltételeket ahhoz, hogy megőrizhessék autonómiájukat, méltóságukat és az esélyüket egy teljes életre.